Ordine nel caos?
Ordine nel caos?. Lopez-Sendon J Rev Esp Cardiol 2001;54:669. L’IMA ridefinito in PS e nei reparti non cardiologici. Necessità di uniformare i criteri di esclusione usati nel triage ai nuovi criteri diagnostici

Ordine nel caos?
E N D
Presentation Transcript
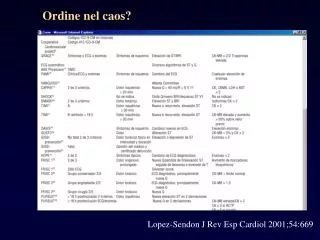
Ordine nel caos? Lopez-Sendon J Rev Esp Cardiol 2001;54:669
L’IMA ridefinito in PS e nei reparti non cardiologici • Necessità di uniformare i criteri di esclusione usati nel triage • ai nuovi criteri diagnostici • Esigenza di confermare o escludere rapidamente la diagnosi • di IMA per avviare il paziente al percorso più idoneo • Imperativo evitare di identificare l’uso dei markers con il • processo diagnostico dell’IMA Cardiologia Ospedale S Giovanni-Roma
Diagnosi differenziale del dolore toracico Pericardite Dissezione aortica Embolia polmonare Miocardite (quadro pseudoinfartuale) Stenosi aortica Cardiomiopatia ipertrofica Disordini muscoloscheletrici Cause gastrointestinali Cardiologia Ospedale S Giovanni-Roma
Patologie cardiache con potenziale incremento delle troponine • Scompenso cardiaco severo • Embolia polmonare • Miocardite • Pericardite • Ipertrofia miocardica • Trauma chiuso del torace Cardiologia Ospedale S Giovanni-Roma
Caratteristiche degli incrementi non ischemici delle troponine • Valori assoluti generalmente più bassi di quelli riscontrati nell’IMA • Assenza della curva tipica di rilascio ( incremento-decremento) • Contesto clinico atipico o discrepante Cardiologia Ospedale S Giovanni-Roma
Condizioni per l’uso dei nuovi marcatori biochimici in PS e nei reparti non cardiologici ( medicina d’urgenza ) • Uso di apparecchi di seconda o terza generazione e con coefficiente • di variazione < 10% • Conoscenza delle condizioni cliniche con potenziale incremento delle • troponine • Ruolo guida della clinica Cardiologia Ospedale S Giovanni-Roma
Importanza del profilo clinico individuale Pole HP et al. N Engl J Med 2000;342:1163
Sensibilità dei diversi marker biochimici Zimmerman J et al. Circulation 1999;99:1671
Capacità a 90 minuti dei 3 marker biochimici di escludere l’IMA Mc Cord J et al .Circulation 2001; 104:1483
Superiorità della strategia di test multipli POCT Identificazione di tutti i pazienti a rischio a breve termine Newby LK et al. Checkmate Study Circulation 2001;103:1832
Influenza della disponibilità precoce dei markers sulla terapia riperfusiva Studio randomizzato su 6352 pazienti arruolati di cui 814 con IMA disponibilità a 0 ed 1 ora di mioglobina e CPKMB vs tradizionale rilievo a 3 ore o più del CPKMB Nessuna influenza sulle trombolisi effettuate ( 15.1 vs 17.1 % p=0.45) Maggior numero di ricoveri impropri Gibler WB et al. SMARTT Trial J Am Coll Cardiol 2000;36:1500
Rilievi bioumorali per la diagnosi di IMA in PS Necessità di utilizzare almeno due markers bioumorali Utile unire un marker precoce (< 6 ore) come la mioglobina ) ed uno specifico , preferibilmente una troponina) Primo prelievo all’ingresso in PS e secondo a 6 ore* * Raccomandazioni ESC: 6-12 ore ed ACC/AHA: 8-12 ore Consensus ESC/ACC : 6-9 ore Hamm CW Circulation 2001;103:1454
Prevalenza della malattia coronarica nei Tp+ de Filippi CR et al. J Am Coll Cardiol 2000;35:1827
Prevalenza della malattia coronarica nei Tp+ cTnT + (n=39) cTnT - (n=344) (%) (%) p Value Stress testing performed 11 (28) 195 (57) Positive stress test 5 (46) 28 (14) 0.0062 Cardiac catheterization performed 18 (46) 70 (20) No. of coronary arteries narrowed <75% 16 (89) 34 (49) 0.002 0 2 (11) 36 (51) 1 4 (22) 14 (20) 2-3 12 (67) 20 (29) 0.0027 Myocardial infarction 7 (18) 1 (0.3) < 0.0001 cTnT + is > 0.1 ng/ml ; cTnT - is = 0.1 ng/ml Newby LK et al. Am J Cardiol 2001; 85: 801-805
Troponinosi ? 0.8 Troponin T° First elevated Troponin Troponinosis Minor Myocardial Injury Myocardial Infarction 1.2 0.5 0.7 4.9 5.2 0 2 4 6 Troponin Level (ng/ml) Ng SM et al. Am J Cardiol 2001; 87: 994-999
Missing diagnosisLE DIMENSIONI DEL PROBLEMALa realtà internazionale • Il 2-10% degli IMA è rinviato a casa, senza che sia stata riconosciuta la patologia. • In questo gruppo di paz. gli eventi fatali raggiungono il 20% a 48h e l’8% ad 1 anno (il doppio rispetto ai ricoverati). Glibler WB. Ann Emerg Med 1990; Mc Carthy BD. Ann Emerg Med 1993; Duncan DB. Cardiology 1996.
Problemi dell’uso della nuova definizione di IMA Rischio di sottovalutazione dei criteri elettrocardiografici IMA o in evoluzione IM stabilizzato Alterazione ST Q Derivazioni V1-V2 * > 2 mV tutte Altre derivazioni* > 1 mV >30msec (tranne aVR) > 1 mm ST T * in almeno 2 derivazioni contigue Wagner G et al. J Electrocardiol 2000;33:57
Monitoraggio ST • Le fasi temporali di attività ischemica si succedono in raffiche o periodi caldi, seguiti da una progressiva riduzione della loro incidenza e severità. • E’ probabile che l’80-90% delle informazioni ottenute in 24h di monitoraggio siano registrate nelle prime 2-4h. Krucoff MW. Triage in Moderate Risk Patients with Chest Pain. The Emerging Role of Real –Time Continuous ECG Monitoring. Clinician 1999;11-14.
Importanza della sede delle alterazioni ECG ST T Da Cannon et al. J Am Coll Cardiol 1997;30:133
Valori minimi dei marker biochimici in presenza di alterazioni ECG nell’IMA ECG range sub ECG range CPK-MB (ng/ml) >10 ( x 2 ) < x 2 ULN Troponin T (ng/ml) >1 (x 11) < x 11 ULN Troponin I (ng/ml) >6 (x 6) < x 6 ULN Wagner G et al.GUSTO IIa J Electrocardiol 2000;33:57
Conseguenze dell’impiego della nuova definizione di IMA • Incremento del 30% delle diagnosi di IMA • Incremento della domanda di posti letto UTIC • Incremento della domanda delle procedure coronarografiche, • interventistiche e dei trasferimenti Cardiologia Ospedale S Giovanni-Roma
Le strutture cardiologiche ospedaliere in Italia • Negli enti di ricovero dotati di PS generale il Cardiologo ha quasi esclusivamente il ruolo di consulente (97%); solo nell’1% dei casi è presente il Cardiologo di turno al PS, mentre nel 2% non è prevista alcuna consulenza cardiologica. Lucci D, Fabbri G. Le strutture cardiologiche Ospedaliere in Italia. 3° Censimento ANMCO (1995)
Le strutture cardiologiche ospedaliere in Italia • Una corsia preferenziale per il paz. che si presenta con dolore toracico è attiva solo nel 41% degli Ospedali dotati di PS o DEA. Solo il 43% degli Ospedali senza UTIC è collegato operativamente ad una UTIC di riferimento. Lucci D, Fabbri G. Le strutture cardiologiche Ospedaliere in Italia. 3° Censimento ANMCO (1995)
Conclusioni La diagnosi di IMA in PS e nei reparti non cardiologici rimane essenzialmente clinica Esiste il problema della interpretazione e della giusta valutazione dell’ecg di presentazione e dei dati biochimici non accurati L’utilizzo di un doppio marker biochimico nel triage consente una continuità con la successiva valutazione dell’IMA ( inclusa la diagnosi di riperfusione) Esiste il problema di una definizione nosografica adeguata e di un percorso diagnostico-strumentale per l’IMA ad ecg normale Cardiologia Ospedale S Giovanni-Roma