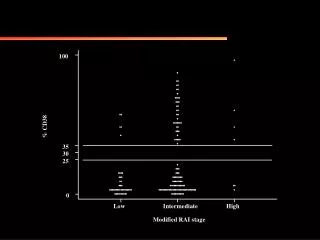
% CD38
100. % CD38. 35. 30. 25. 0. Low. Intermediate. High. Modified RAI stage. LEUCEMIA PROLINFOCITICA CRONICA (LPC). La diagnosi morfologica di LPC (80% B, 20% T) avviene quando il 55% dei linfociti hanno le caratteristiche morfologiche del prolinfocito .

% CD38
E N D
Presentation Transcript
100 % CD38 35 30 25 0 Low Intermediate High Modified RAI stage
LEUCEMIA PROLINFOCITICA CRONICA (LPC) • La diagnosi morfologica di LPC (80% B, 20% T) avviene quando il 55% dei linfociti hanno le caratteristiche morfologiche del prolinfocito. • L’età mediana è di 70 anni, M/F 2:1. • Splenomegalia importante spesso associata ad epatomegalia, rare le linfoadenomegalie. • Nelle T-LPC sono presenti infiltrati cutanei di tipo papuloso.
MORFOLOGIA (LPC) • I linfociti sono grandi, citoplasma abbondante e tenuemente basofilo, cromatina meno addensata e nucleolo ben evidente.
LEUCEMIA A CELLULE CAPELLUTE (HCL) • E’ caratterizzata dalla proliferazione di cellule B mature con lunghe protrusioni citoplasmatiche riconoscibili al MO, ma più evidenti al ME e al microscopio a contrasto di fase. • Colpisce l’adulto, M/F 4:1. • E’ caratterizzata da pancitopenia (astenia, emorragie ed infezioni); quasi sempre è presente splenomegalia, talvolta insieme ad epatomegalia.
MORFOLOGIA (HCL) • Le cellule capellute sono più grandi di quelle della LLC, con citoplasma moderatamente abbondante, debolmente basofilo, con irregolari estroflessioni “a capello”. Il nucleo è eccentrico e tondo. La cromatina è fine e i nucleoli sono piccoli, poco evidenti. • Le cellule sono positive alla fosfatasi acida tartrato resistente. • L’aspirato midollare spesso è una “punctio sicca” a causa della fibrosi.
BIOPSIA OSSEA (HCL) • La Biopsia ossea mostra una diffusa infiltrazione da parte delle cellule capellute con un caratteristico aspetto lasso e un ben definito anello citoplasmatico che determinano una zona chiara attorno alle cellule
IMMUNOFENOTIPO (HCL) • Positività agli antigeni delle cellule B: CD19, CD20, CD22, CD79a. • Gli antigeni specifici sono il CD11c, CD25, DB44, CD103coespressicon quelli B. • Negatività per CD10, CD23 e CD5. • Il linfoma splenico a linfociti villosi che pone problemi di diagnosi differenziale è negativo per CD25, DB44 e CD103, anche se positivo per CD11c.
HCL: Forma Variante • Rappresenta circa il 10% delle HCL. • Pazienti più anziani rispetto alla classica HCL • Importante splenomegalia e un numero di GB alla diagnosi >10000/ml. • MO aspirabile e infiltrato interstiziale alla BO. • Le cellule sembrano prolinfociti, con nucleo rotondo, nucleolo evidente e citoplasma abbondante con numerosi villi. • L’immunofenotipo ricalca quello della HCL classica, eccetto che per la negatività per CD25.
Linfoma linfoplasmocitico/Immunocitoma • Poco frequente (1-2% dei linfomi nodali). • Età avanzata, coinvolge il MO, i linfonodi, la milza e talora il sangue periferico. • E’ associato a produzione di una paraproteina IgM nel siero (sindrome da iperviscosità). • Si associa a AEA o crioglobulinemia. • Frequente associazione con infezione da virus dell’epatite C (ruolo patogenetico del virus?).
Morfologia e Immunofenotipo (LLP) • Presenza di linfociti linfoplasmocitoidi (con abbondante citoplasma basofilo), ma sono presenti anche linfociti e plasmacellule. • Forte espressione citoplasmatica e di membrana delle Ig (di solito IgM). • Positività dei markers pan-B. • Negatività del CD5, CD10, CD23, CD43. • Possibilità di trasformazione in linfoma a grandi cellule B (immunoblastico).
Linfoma Mantellare (MCL) • Frequente nel paziente anziano (maschi). • 5-6% di tutti i linfomi. • Maggiore aggressività clinica rispetto agli altri linfomi indolenti. • Malattia disseminata già all’esordio. • Linfoadenopatie multiple (anello del Waldeyer) • Frequente interessamento MO e milza. • Non rare le localizzazioni extranodali (tratto gastroenterico).
Morfologia (MCL) • Infiltrazione di tipo diffuso da parte di linfociti di piccola-media taglia con nucleo indentato, cromatina poco dispersa, rari nucleoli. • Si distinguono diverse varianti istologiche: • Variante blastica: cellule simili a centroblasti con cromatina fine e alto indice mitotico. • Variante pleiomorfa: predominanza di cellule di taglia medio-grande, talora con nucleo inciso, simili a centroblasti. • Variante a piccole cellule: predominanza di cellule di piccola-media taglia con nucleo tondo e cromatina più addensata.
Morfologia (MCL) Nel MCL si può identificare la t(11;14) , il gene bcl-1 che si porta vicino al gene della catena pesante delle Ig con iperespressione della ciclina D1.
Immunofenotipo (MCL) • Positività per CD5, CD79b e CD43 • Negatività per CD10, CD23, CD103 e CD11c. • Espressione intensa delle IgM, IgD+ . • Forte espressione delle catene leggere delle Ig. • Se l’immunofenotipo è atipico, occorre ricorrere alla dimostrazione della ciclina D1. • CD20 è fortemente positivo, il CD25 è negativo. • Tecniche di immunocitochimica possono dimostrare la presenza della ciclina D1.
Linfomi Follicolari (FCL) • Più frequenti nel paziente anziano. • 30% di tutti i linfomi non Hodgkin. • Decorso estremamente indolente, ma tuttora non guaribili con le terapie attuali. • Malattia avanzata già all’esordio (milza, MO, linfonodi). • Rare le localizzazioni extranodali . • La trasformazione in linfomi B a grandi cellule è frequente (fino al 60% dei casi).
Morfologia (FCL) • Tipico aspetto follicolare (nodulare). • Linfociti di piccola-media taglia con nucleo inciso e scarso citoplasma (centrociti) o di grandi dimensioni con nucleo rotondo, nucleoli e citoplasma basofilo (centroblasti). • I FCL sono suddivisi in 3 gradi: • Grado I: 0-5 centroblasti p.c., ad alto ingrandimento • Grado II: 6-15 centroblasti p.c., ad a. i. • Grado III: >15 centroblasti pc., ad a. i.
Morfologia (FCL) Nel 70-95% dei casi è presente t(14;18) con riarrangiamento molecolare del gene bcl-2
Morfologia e Immunologia (FCL) • Positivitàintensa per Ig di superficie. • Positività per i marker pan-B, CD10, CD23+/- . • Negatività per CD5, CD43. • Positività per le proteine dei geni Bcl-2 e Bcl-6.
Linfomi della Zona Marginale (MZL) • Definizione recente di questa varietà. • Possono essere identificate tre entità, in seno alla classificazione WHO: • Tipo MALT (mucosa associated lymphoid tissue) • Tipo Nodale (linfonodi) • Tipo Splenico. • I Linfomi tipo MALT sono relativamente frequenti(7% di tutti i linfomi), spesso originano dal tratto gastroenterico, dalle vie respiratorie, dalla tiroide, ecc. • Spesso precede gastrite da Helicobacter pylori, sindrome di Sjogren, tiroidite di Hashimoto (patologie infiammatorie croniche con componente autoimmune).
Morfologia e Immunologia (MZL) • Aspetto citologico eterogeneo: piccole cellule irregolari tipo centrociti (MALT), piccole cellule con nucleo più regolare e citoplasma chiaro (cellule B monocitoidi), piccoli linfociti, linfociti con differenziazione plasmocitoide, plasmacellule, cellule di medie-grandi dimensioni tipo centroblasti o immunoblasti. • L’infiltrazione inizia dalla zona marginale per poi estendersi all’area interfollicolare o ai follicoli. • L’immunofenotipo si caratterizza per positivita’ per IgM con o senza IgD o IgG, ristrette per le catene leggere. • Mostrano markers pan-B, CD5-, CD10-, CD23-, CD43+-, Bcl-2+, ciclina D1-.
Conclusioni • La diagnostica delle malattie linfoproliferative croniche e’ oggigiorno essenzialmente una diagnostica multiparametrica che necessita dell’apporto combinato di MORFOLOGIA, IMMUNOFENOTIPO, BIOLOGIA MOLECOLARE e CITOGENETICA (FISH su cellule in interfase) per giungere ad una migliore classificazione della singola entita’ nosologica per un trattamento piu’ mirato e quindi piu’ efficace. • Tali metodiche, soprattutto immunologiche e molecolari, possono infine essere utilizzate per stratificare i pazienti, biologicamente diversi, in classi a prognosi differente.