CONSENTIMIENTO INFORMADO Documento o Proceso
1.46k likes | 2.23k Vues
CONSENTIMIENTO INFORMADO Documento o Proceso. M.C. César Quito Santos. DIRECTIVO DE LA RED MUNDIAL DE CIENTIFICOS PERUANOS – TRUJILLO MIEMBRO TITULAR DE LA ASOCIACION LATINOAMERICANA DE MEDICINA LEGAL, DEONTOLOGIA MEDICA E IBEROAMERICANA DE CIENCIAS FORENSES

CONSENTIMIENTO INFORMADO Documento o Proceso
E N D
Presentation Transcript
CONSENTIMIENTO INFORMADODocumento o Proceso M.C. César Quito Santos DIRECTIVO DE LA RED MUNDIAL DE CIENTIFICOS PERUANOS – TRUJILLO MIEMBRO TITULAR DE LA ASOCIACION LATINOAMERICANA DE MEDICINA LEGAL, DEONTOLOGIA MEDICA E IBEROAMERICANA DE CIENCIAS FORENSES MEDICO DE LA DIVISION MEDICO LEGAL DE VIRU
MINISTERIOPUBLICO Fiscalía de laNación Institutode Medicina Legal Escuela Ministerio Público
DERECHO DEBER
Actitud hipocrática: consideraba al paciente como un ser “minusválido” ante la toma de decisiones -> dependían del criterio del médico. • Antiguamente:permiso para realizar un intervención. • En E.E.U.U. .- Proceso por el que un paciente informado puede participar en decisiones sobre el cuidado de su salud. Derecho ético Derecho jurídico Médico Paciente 1.-Kelly A. Edwards. Informed Consent. ETHICS IN MEDICINE University of Washington School of Medicine. 2008. 2.- Collazo E. Consentimiento informado en la práctica médica. Fundamentos bioéticos y aspectos prácticos. Cir. Esp. 2002; 71(6):319-324
Investigación biomédica Definido Proceso donde el médico otorga, en un diálogo, información y explicación en lenguaje simple, comprensible Persona competente, voluntariamente, comprendido. Es un derecho del paciente y una responsabilidad del profesional médico
CONSENTIMIENTO INFORMADO Es un PROCESO mediante el cual se respeta el principio de autonomía del paciente
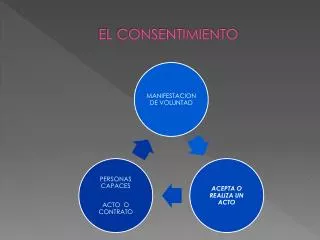
CONSENTIMIENTO INFORMADO Aceptación libre, voluntaria y consciente de un paciente que va a ser sometido a una intervención médica, después que el médico le ha informado de la naturaleza de la intervención con sus riesgos y beneficios y las alternativas posibles con sus respectivos riesgos y beneficios.
CONSENTIMIENTO INFORMADO Respetar la autonomía y los derechos del paciente fortaleciendo la seguridad de su atención
CONSENTIMIENTO INFORMADO • Autonomía del paciente • Calidad de la información entre medico-paciente • Defensa del buen proceder médico
Línea del JUARMENTO HIPOCRÁTICO (visión paternalista). • PLATÓN: Libre albedrío.
Mohr v/s Williams (1905) • La Sra. Ana Mohr había dado su autorización para que Dr. Williams operara su oído derecho. Durante la intervención el Dr. Williams se percató de que el oído izquierdo estaba en peores condiciones y decidió operarle éste. La cirugía se complicó ocasionándole la pérdida completa de la audición, por lo que la Sra. Mohr decidió demandar al Dr. Williams por haberla operado del oído izq, habiendo ella solo consentido en ser operada del oído derecho. La corte falló a favor de la Sra. Mohr pues consideró que el cirujano en cuestión debió advertir a la paciente sobre los riesgos del procedimiento y haber obtenido el consentimiento de la paciente para operar el otro oído.
CODIGO DE NUREMBERG1947 • El consentimiento voluntario del sujeto humano es absolutamente esencial.
JURISPRUDENCIANORTEAMERICANA En 1957 apareció por primera vez el término consentimiento informado, en un juicio entablado a un médico por daños derivados de una arteriografía translumbar.
DECLARACION DEHELSINKI 1964 • Establece el consentimiento informado para participar en protocolos de investigación y fue revisado en varias ocasiones, siendo la última en Escocia año 2000.
ASOCIACION DE CLINICAS DENORTEAMERICA 1970 • Elaboran la carta de derechos del paciente donde se incorpora el derecho a brindar su consentimiento informado a una propuesta de intervención médica
ASAMBLEA PARLAMENTARIADEL CONSEJO DE EUROPA • En 1976 reconoce el derecho a la información de los enfermos.
DECLARACION DE LISBOA LOS DERECHOS DEL PACIENTE Adoptada por la 34ª Asamblea Médica Mundial Lisboa, Portugal, Septiembre/Octubre 1981 y enmendada por la 47ª Asamblea General Bali, Indonesia, Septiembre 1995 y revisada su redacción en la 171ª Sesión del Consejo, Santiago, Chile, octubre 2005.
PERU • En 1997 se dicta la Ley General de Salud estableciéndose el reconocimiento a los derechos de los pacientes.
PERU • En el 2000, el Colegio Médico del Perú aprueba su nuevo Código de Ética Médica y Deontología, que incorpora los principios Bioéticos como parte de su doctrina
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 • Artículo 4.- Ninguna persona puede ser sometida a tratamiento médico o quirúrgico, sin su consentimiento previo o el de la persona llamada legalmente a darlo, si correspondiere o estuviere impedida de hacerlo. Se exceptúa de este requisito las intervenciones de emergencia.
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 • Art. 6to.- .....para la aplicación de cualquier método anticonceptivo se requiere del consentimiento previo del paciente. En caso de métodos definitivos, la declaración del consentimiento debe constar en documento escrito. • Art. 7mo.- ....para la aplicación de técnicas de reproducción asistida, se requiere del consentimiento previo y por escrito de los padres biológicos.
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 • Art. 8 .- ......la disposición de órganos y tejidos de seres humanos vivos esta sujeta a consentimiento expreso y escrito del donante. En caso de muerte de una persona, sin que esta haya expresado en vida su voluntad de donar órganos o tejidos, o su negativa de hacerlo, corresponde a sus familiares más cercanos disponerlo.
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 • Artículo 15.- Toda persona usuaria de los servicios de salud, tiene derecho: c) A no ser sometida, sin su consentimiento, a exploración, tratamiento o exhibición con fines docentes; d) A no ser objeto de experimentación para la aplicación de medicamentos o tratamientos sin ser debidamente informada sobre la condición experimental de éstos, de los riesgos que corre y sin que medie previamente su consentimiento escrito o el de la persona llamada legalmente a darlo, si correspondiere, o si estuviere impedida a hacerlo;
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 f) A que se le brinde información veraz, oportuna y completa sobre las características del servicio, las condiciones económicas de la prestación y demás términos y condiciones del servicio; g) A que se le dé en términos comprensibles información completa y continuada sobre su proceso, incluyendo el diagnóstico, pronóstico y alternativas de tratamiento, así como sobre los riesgos, contraindicaciones, precauciones y advertencias de los medicamentos que se le prescriban y administren; h) A que se le comunique todo lo necesario para que pueda dar su consentimiento informado, previo a la aplicación de cualquier procedimiento o tratamiento, así como negarse a éste;
DERECHOS DEL PACIENTE.LEY GENERAL DE SALUD. LEY N° 26842 • Por tanto el consentimiento informado es obligatorio, siendo el formulario escrito conveniente para deslindar responsabilidad de sucesos previsibles, debiendo utilizarse cualquiera sea la magnitud de la cirugía. • Conceptualmente el consentimiento informado puede definirse como la conformidad o asentimiento del paciente (y/o padre, tutor o encargado) a ser sometido a un procedimiento médico o intervención quirúrgica luego de haber recibido y entendido toda la información necesaria para tomar una decisión libre e inteligente. • Debe entenderse que el CI no pretende desconocer la autoridad científica del médico ni su habilidad técnica.
Es un Derecho RETRACTABLE. Por ello, el paciente o su representante legitimado pueden retractarse del consentimiento dado en cualquier momento (CC Art. 9). Código Civil Art. 1315.- Nulidad de límites de responsabilidad.- Son nulos los convenios que excluyan o limiten anticipadamente la responsabilidad por dolo o culpa inexcusable. Ejm: Consentimiento informado con cláusula de exoneración de responsabilidad.
Las funciones son: • Promover la autonomía de los individuos • Fomentar la racionalidad en la toma de decisiones médicas • Proteger a los enfermos y a los sujetos de experimentación • Evitar el fraude y la coacción • Alentar al auto evaluación y auto examen de los profesionales de la salud • Disminuir recelos y aliviar temores
En E.E.U.U. se puede prescindir del consentimiento informado en: • Grave peligro para la salud pública. • Situación de emergencia. • Incompetencia del enfermo (recurrir a un familiar cercano) • Privilegio terapéutico • Rechazo expreso de toda información por parte del paciente en forma voluntaria. En el Perú la normatividad se basa casi exclusivamente en la Ley General de Salud, el código de ética del Colegio Médico del Perú y el Código Civil
Realidad vs Ilusión Masificación de la demanda El consentimiento informado no sólo debe ser realizado ante procedimientos invasivos y quirúrgicos Los encargados de obtener la firma en el formato de consentimiento son los internos de medicina. Un interno es un proyecto todavía imperfecto de médico
Objetivo General • Determinar el conocimiento de los médicos, residentes e internos del HRDT sobre la normatividad del consentimiento informado. • Objetivo Específicos • Comparar el conocimiento de médicos, residentes e internos del HRDT sobre la normatividad del consentimiento informado. • Comparar el conocimiento de los internos de la UNT y otras universidades sobre la normatividad del consentimiento informado.
Tipo de estudio: Estudio Transversal, Descriptivo Universo Muestral y Muestra: El universo muestral está conformado por médicos asistentes, residentes e internos de medicina pertenecientes al HRDT. La elección del tamaño muestral se determinó de manera arbitraria y fue de 90 divididos en un número de 30 médicos asistentes, 30 residentes y 30 internos de medicina. Selección de muestra: Muestreo aleatorio simple.
Criterios de inclusión • Ser médico asistente, residente o internos de medicina que trabajan en el HRDT. Criterios de exclusión • Mala disposición ante la encuesta. • Encuesta incompleta.
Se trabajó con médicos asistentes, residentes e internos de medicina pertenecientes al HRDT el día 30 de marzo del 2010 a quienes se les aplicó una encuesta de 8 preguntas (Anexo I). Del total de participantes que hallamos en este periodo se procedió a realizar un muestreo aleatorio simple, a fin de llegar a la muestra de 30 médicos asistentes, 30 internos de medicina y 30 residentes, a las cuales se les sometió a los criterios de inclusión y exclusión cuando fueron encuestados.
Mala disposición ante la encuesta: Evidenciar que el encuestado llena la encuesta sin leerla por completo o la realiza muy rápido. • Realizar una encuesta muy rápido: Tomarse menos de un minuto en realizar la encuesta.
RESULTADOS MEDICINA LEGAL
CUADRO 01: DISTRIBUCIÓN DE LA MUESTRA Y PROMEDIO DE EDADES SEGÚN SEXO Y GRADO ACADEMICO
PREGUNTA 01: ¿EL PACIENTE PUEDE RETRACTARSE DEL CONSENTIMIENTO INFORMADO DADO EN CUALQUIER MOMENTO? SÍ, PUEDE NO PUEDE NO CONOCE
PREGUNTA 01: ¿EL PACIENTE PUEDE RETRACTARSE DEL CONSENTIMIENTO INFORMADO DADO EN CUALQUIER MOMENTO? SÍ, PUEDE NO PUEDE NO CONOCE
RESPUESTA CORRECTA RESPUESTA INCORRECTA *FUENTE: Datos obtenidos por el grupo de investigación (TRUJILLO-2010) GRAFICO 01: PORCENTAJE DE RESPUESTAS CORRECTAS E INCORRECTAS A LA “PREGUNTA 01” SEGÚN GRADO ACADÉMICO
RESPUESTA CORRECTA RESPUESTA INCORRECTA *FUENTE: Datos obtenidos por el grupo de investigación (TRUJILLO-2010) GRAFICO 02: PORCENTAJE DE INTERNOS QUE RESPONDIERON CORRECTA E INCORRECTAMENTE A LA “PREGUNTA 01” SEGÚN UNIVERSIDAD DE PROCEDENCIA
PREGUNTA 02: ¿LA NEGATIVA DE RECIBIR TRATAMIENTO MÉDICO O QUIRÚRGICO EXIME DE RESPONSABILIDAD AL MÉDICO TRATANTE? SÍ EXIME DE RESPONSABILIDAD. NO EXIME DE RESPONSABILIDAD. NO CONOCE.