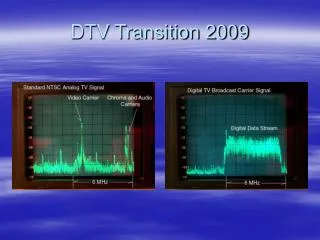
September 2009 سپتامبر 2009
Blood-borne Pathogens and Post-Exposure Prophylaxis جراثیم که از طریق خون انتقال میشود و وقایه ان بعد از مواجع شدن. September 2009 سپتامبر 2009. Overview. Overview of components of a blood-borne pathogens control program

September 2009 سپتامبر 2009
E N D
Presentation Transcript
Blood-borne Pathogens and Post-Exposure Prophylaxisجراثیم که از طریق خون انتقال میشود و وقایه ان بعدازمواجع شدن September 2009 سپتامبر 2009
Overview • Overview of components of a blood-borne pathogens control program • اجزای پروگرام کنترولی برای جراثیم که از طریق خون انتقال میشود • Post-exposure Management • اداری بعد از مواجه شدن • hepatitis B • HIV-1 • hepatitis C
Elements of an Effective Postexposure Management Programاجزا پروگرام اداری موثر بعد از مواجه شدن • Clear policies/procedures • پالیسی و پروسیجر های صریح • Training of healthcare personnel • تریننگ برای پرسونل صحی • Rapid access to • دسترسی سریع به • clinical care • خدمات کلینیکی • postexposure prophylaxis (PEP) • وقایه بعد از مواجه شدن • testing of source patients/healthcare provider • تیست کردن منبع مریض / کارکن صحی • Injury prevention assessment • ارزیابی وقایه مجروح شدن
Exposure Control Planپلان کنترولی مواجه شدن KEY ELEMENTSاجزای کلیدی • Identification of job classifications/tasks where there is exposure. • معرفت تصنیف بندی وظایف/ جایکه تماس قرار میگیرد • Schedule of how/when provisions of standard will be implemented. • تقسیم اوقات برای چیگونه وچه وقت معیار ها تطبیق میگردد • Methods of communicating hazards • میتود های تفهیم خطرات • Need for hepatitis B vaccination • ضرورت به واکسین هپتاتیز بی • Procedures for post-exposure evaluation and follow-up • پروسیجرهای که بعد از مواجه شدن قرار میگردد و تعقیب ان • Training and its documentation • تریننگ و ثبت کردن ان • Recordkeeping/compliance methods • نگهداشتن اسناد / تعمیل میتود ها
Personal Protective Equipmentوسایل محافظوی شخصی • Glovesدستکش ها • Surgical maskماسک جراحی • Long-sleeved protective apparel (e.g., lab coat, gown) • چپن استین دراز ( چپن داکتران) • Protective eyewear with solid side shields • عینک محافظوی • Chin-length face shield worn with a surgical mask • سپروجهی همرا با ماسک جراحی
Post-exposure Management-Overviewبررسی عمومی منجمنت پروگرام بعد از وقوع • Immediately report exposure incident to initiate timely follow-up process by health-care professional. • از واقعه مواجه شدن بصورت عاجل راپور داده شده تا که کارکنان صحی مسلکی پروسی تعقیبی به وقت ان اجرا گردد. • Exposed individual must be directed to a qualified health-care professional. • به افراد مصاب باید هدایت داده شود که به کارکنان صحی مسلکی مراجه نماید . • Initiate prompt request for evaluation of source individual’s HBV/HCV/HIV status. • تقضای عاجل نمایند . HBV/HCV/HIV برای ارزیابی افراد مصاب به
Wound Careمراقبت زخم • Clean wounds with soap and water. • زخم راهمرا با اب و صابون پاک نماید. • Flush mucous membranes with water. • غشای مخاطی را با فشار اب شستشو نماید. • No evidence of benefit for: • شواهد فواید ازاستفاد مواد ذیل وجود ندارد • application of antiseptics or disinfectants. • استفاده از انتی یسپتیک ها • squeezing (“milking”) puncture sites. • فشردن زخم • Avoid use of bleach and other agents that may damage the skin. • از استعمال بلیچ و دیگر مواد که باعث تخریب جلد میشود جلوگیری نماید
Type of exposureانواع مواجه شدن Percutaneousتحت الجلدی mucous membrane غشای مخاطی non-intact skinجلد غیر سالم bites resulting in blood exposure چک زدن که باعث مواجه شدن با خون Body substanceترشحات وجود Blood خون bloody fluid مایعات وجود potentially infectious fluid or tissue مایعات یا انساج عفونی قوی Source person شخص منبع presence of HBsAg presence of HCV antibody presence of HIV antibody if source unknown, assess epidemiologic and clinical evidence اگر منبع ناشناخته باشد از ارزیابی شواهد ایپید یمولوجیکی و کلینیکی استفاده نماید Postexposure Management: Assessment of Infection Riskارزیابی رسک انتان
Case Presentation • 27 yo medical assistant (MA) presents for evaluation of a needlestick injury 2 days ago from a diabetic lancet • معاون داکتر 27 ساله برای ارزیابی یک جرحه دو روز قبل توسط پیچکاری صورت گرفته بود مراجعه مینمایند . • Source patient (SP): 35 yo male, known HIV+ • منبع : 35 ساله , مرد , مصاب ایدز • What would you do? • چه باید کرد ؟
Case Presentation continued • What is her risk for contracting HIV, HBV? • رسک کسب نمودن ایدز و هپتاتیز بی چه هست ؟ • Are there factors that might affect this risk? • ایا دیگر فکتورهایکه بالای رسک تاثیر خواهد داشت وجود دارد ؟ • How effective is PEP? • چقدر وسایل محافظوی شخصی موثر هست ؟ • Is it too late to start PEP? • ایا به استعمال وسایل محافظوی شخصی بسیار دیر شده ؟ • What are the drawbacks of starting PEP? • نقصانات استعمال وسایل محافظوی شخصی دراین وقت چه هست؟ • Which regimen(s) should be considered? • کدام رژیم باید در نظر گرفته شود ؟ • What follow-up should be arranged? • چه گونه باید تعقیب شود ؟
Postexposure Management: Baseline HBV Testing of Exposed* Person • Test for anti-HBs anti-HBs if person has been vaccinated, but vaccine response is unknown • در صورتکه یک شخص واکسین گرفته باشد لیکن جواب واکسین معلوم نباشد anti-HBs تست کردن برای. • Baseline testing not necessary if exposed person has not been vaccinated or vaccine response is known • اگر شخص مصاب واکسین را نگرفته باشد ویا هم عکس العمل ( جواب ) معلوم باشد با معاینات اساسی ضرورت نیست . * Source HBsAg positive or status unknown
PEP for Exposure to HBV(1) Vaccination and antibody status ofexposed person وضیعت واکسین وانتی بادی از شخص مصاب Unvaccinated:غیر واکسین شده Previously vaccinated: قبلا واکسین شده باشد Known responder عکس لعملمعلوم Known nonresponderعکس العمل غیر معلوم Antibody response unknown عکس العمل در مقابل انتی بادی معلوم نباشد • Treatment when source is HBsAg positive • تداوی برای منبع که انتی جن ایچ بی اس مثبت باشد • HBIG x 1 and initiate hepatitis B • vaccine series • همرای واکسین هپتاتیی بی داده شود HBIG x 1 • No treatment برای تداوی نیاز ندارد • HBIG x 1and initiate re-vaccination or • HBIG x 2 • جمع دوباره واکسین جمع HBIG x 1 • HBIG x 2 • Test exposed person for anti-HBs • مریضای مصاب باید برای انتی ایچ بی اس تیست شود • 1. If adequate, no treatment • If inadequate, HBIG x 1 • and vaccine booster
PEP for Exposure to HBV(2) • Treatment whensource is not tested or status unknown • کسانیکه وصیعت شان نامعلوم باشد ویا هم قبلا تیست نشده باشد باید تداوی شود . • Initiate hepatitis B vaccine series • کورس واکسین های هپتایتیس بی داده شود • No treatment • برای تداوی نیاز نیست • If known high-risk source treat as if source were HBsAg positive • اگر منحیث رسک بزرگ شناخته باشد قسمی تداوی نماید تا ایچ بی اس مثبت بود . • Test exposed person for anti-HBs • شخص مصاب برای انتی ایچ بی اس تیست شود. • 1. If adequate, no treatmentاگر مقدار انتی ایچ بی اس کافی بود به تداوی نیاز نیست. • If inadequate, vaccine booster and recheck titer in 1-2 mos • اگر ناکافی بود یک دوز اضافی واکسین داده شود و درمیان یک الا دو ماه دوباره تیست شود. Vaccination and antibody status ofexposed person وضیعت واکسین وانتی بادی از شخص مصاب Unvaccinated: غیر واکسین شده Previously vaccinated قبلا واکسین شده باشد Known responder عکس لعمل معلوم Known nonresponder عکس العمل غیر معلوم Antibody response unknown عکس العمل در مقابل انتی بادی معلوم نباشد
Regimenرژیم Multiple doses of HBIG alone when 1st dose initiated within 1 week بعد از دوز اولی ایچ بی ای جی در هفتی اول دیگر دوز ها داده شود . Hepatitis B vaccine series alone تنها کورس واکسین های هپتایتیس بی Combination of HBIG and vaccine series ایچ بی ای جی جمع کورس واکسین های هپتایتیس بی Prevention of HBV Infection 70-75% 70-75% 85-95% Efficacy of HBV PEP*موثریت وقایه ایچ بی وی * Based on perinatal data
Follow-up HBV Testing of Exposed Personتعقیب کردن تیست هپتایتیس بی در اشخاص مواجه شده • Perform follow-up anti-HBs testing in healthcare personnel who receive hepatitis B vaccine • به تعقیب واکسین گرفتن پرسونل صحی باید دوباره برای انتی ایچ بی اس تیست شود • test for anti-HBs 1-2 months after last dose • 1- 2 ماه بعد از دوز اخری برای انتی ایچ بی اس تیست شود • anti-HBs response to vaccine cannot be ascertained if HBIG received in the previous 3-4 months • اگر یک شخص 3-4 ماه قبل ایچ بی ای جی گرفته باشد عکس العمل در مقابل انتی ایچ بی اس معلوم نمیشود. .
HBV Postexposure Counselingمشاورت بکسانیکه به وایرس هپیتایتس بی مواجه باشد • Refrain from donating blood or tissues. • از هدیه خون یا دیگر انساج خودداری نماید . • No need for:به نقاط ذیل ضرورت نیست: • modification of sexual practices or refraining from becoming pregnant • تغیر در پرکتس فعالیت های جنسی ویاهم خود داری از حمل گرفتن • special precautions to prevent secondary transmission. • تدابیر خاص برای وقایه دوباره منتن شدن • modification to patient care responsibilities for exposed person • تغیر در مسولیت های خدمات صحی با مریض مواجه شده • If acute HBV infection, evaluate according to published recommendations • اگر توسط ایچ بی وی بصورت حاد منتن باشد به اساس سفارشات چاپ شده مراقبت نماید
What is her risk of contracting HIV?رسک کسب نمودن ایچ ای بی چه هست؟ What factors affect this risk? کدام فکتورها بالای رسک تاثیر مینماید ؟
Risk of HIV Transmission Following Percutaneous (Needlestick) Exposureرسک انتقال ایچ ای بی بعد از تزریق توسط پیچکاری • Pooled analysis of prospective studies on health care workers with occupational exposures suggests risk is approximately 0.3% (95% CI, 0.2% - 0.5%) • مطالعات که بالای کارکنان صحی صورت گرفته نشان میدهد که ریسک انتقال ایچ ای بی توسط سوزن در حدود 0.3 فیصد میباشد • Mucous Membrane 0.09% • غشای مخاطی 0.09 فیصد • Non-intact skin <0.1% • جلد غیر سالم 0.1 فیصد • Presence or absence of key risk factors may influence this risk in individual exposures • موجودیت یا عدم موجودیت فکتورهای کلیدی ریسک شاید بالای ریسک فردی تاثیرگذار باشد . Bell DM. Am J Med 1997;102(suppl 5B):9-15.
Risk Factors for Seroconversionفکتورهای ریسک برای تغیر انتی جن درسیرم *p<0.01 for all Cardo DM et al. NEJM 1997;337:1485-90
Other Likely Risk Factorsدیگر ریسک فکتورهای ممکنه • Level of viremia (treated HIV vs. untreated) • مقدار ویروس در سیرم • Glove useاستعمال کردن دستکش • 50% decrease in volume of blood transmitted1 • 50فیصد کاهش در انتقال ویروس در جریان خون دادن • Hollow bore vs solid bore • Large diameter needles weakly associated with increased risk (p = 0.08)2 • سوزن های که قطر بزرگ داشته باشد ارتباط ضعیف با ریسک دارد • Drying conditionsحالت خوشک کن دارد • tenfold drop in infectivity every 9 hours3 • هر 9 ساعت بعد قوه انتانی شدن 10 چند پایئن میاید 1. Mast ST et al. JID 1993;168(6):1589-92. 2. Cardo DM et al. NEJM 1997;337:1485-90 3. Resnick L et al, JAMA 1986;255(14):1887-91. 3.
How effective is PEP?وسایل محافظوی چیگونه موثر تمام میشود؟
Evidence of Efficacy of PEPPEP شواهد موثریت • Animal models: high level of protection when started within 24 hours1 • مودل حیوانی : وقتیکه در 24 ساعت اول استعمال شود لیول محافظوی بلند میرود . • OR = 0.19 for zidovudine use in case-control study2 • در یک مطالعه نشان داده . OR = 0.19استعمال ذیدووداین • Two drugs, three drugs: • No direct evidence that more effective than 1 drug • شواهد وجود ندارد که دو ویا 3 دوا موثریت بلند داشته باشد. • Cases of seroconversion despite 3-drug PEP imply efficacy less than 100%3,4 • معاینات لابراتواری نشان میدهد که با وجود استعمال 3 دوای پی ای پی موثریت ان از 100 فیصد کم بوده. 1. Tsai C-C et al. J Virol 1998;72:4265-73. 2. Cardo DM et al. NEJM 1997;337:1485-90. 3. Jochinsen EM et al. Arch Int Med 1999;159:2361-3. 4. MMWR June 29, 2001 / 50(RR11);1-42
Human Studies of HIV PEP Efficacyموثریت پی ای پی درمطالعات انسانی • Little information on efficacy of PEP in humans • در مورد موثریت پی ای پی در انسان ها معلومات ناکافی موجود است. • Seroconversion infrequent following occupational exposure to HIV-infected blood • تغیر ویرس در سیرم بعد از مواجه شدن با ایچ ای وی غیر معمول است . • Use of zidovudine (ZDV) was associated with an 81% decrease in the risk for HIV infection • استعمال زی دی وی ریسک انتقال ایچ ای وی 81فیصد پاین میاورد . • limitations include a small number of cases, and that cases and controls came from different cohorts (Cardo et al, NEJM 1997;337:1485-90.) • محدودیت هایکه در این مطالعه موجود بوده عبارت است از تعداد کم اشتراک کنندگان و مریضان و غیر مریضان از گروپ های مختلف اشتراک داشتن . • Data on initiation, timing, and duration of PEP come from animal studies • ارقام در مورد اغاز, وقت و دوام پی ای پی از مطالعات حیوانی استفاده شده.
Human Studies:مطالعات انسانی : Prevention of Perinatal Transmissionوقایه انتقال ویروس در داخل رحم • ZDV administered during pregnancy, labor, and delivery reduced transmission by 67% • اگر زی دی وی در جریان حاملگی و ولادت تطبیق گردد انتقال ویروس به جنین و نوذاد 68فیصد کاهش میابد . (Connor EM, et al. N Engl J Med 1994;331:1173-80.) • Protective effect only partially explained by reduction in maternal viral load • Protective effect observed when ZDV given only to newborn within the first 48-72 hours of life (Wade NA, et al. N Engl J Med 1998;339:1409-14.) ( Musoke P, et al. AIDS 1999;13:479-86.) (Guay LA, et al. Lancet 1999;354:795-802.)
Animal Studies of PEP Efficacyموثریت پی ای پی در مطالعات حیوانی • Data have been difficult to interpret and extrapolate to humans, but provide encouraging evidence of PEP efficacy • ارقام که از مطالعات حیوانی بدست امده مشکل است که بااهداف انسانی متابقت کند ولی شواهد که بدست امده تشویق امیز بوده. • Different virus strains, route of inoculation, dose of inocula, and drug regimens used • انواع مختلف ویروس، مسیر انتقال، دوز واز رژیم دوا استفاده نموده. • Delaying time to PEP, shortening the duration, or decreasing the dose reduced effectiveness of PEP • تطبیق دیر تر پی ای پی، دوز کم وبرای کم وقت موثریت پی ای پی را کا هش میدهد. • Ideal, start as soon as possible, up to 48 hours, but later has been effective • پی ای پی باید زودتر تطبیق شود، تا 24 ساعت، تطبیق دیر تر پی ای پی هم موثر بوده . • Treat for 28 days post-exposure • برای 28 روز تداوی نماید .
Timing of PEP: An Anecdoteوقت پی ای پی : یک واقعه (داستان) • 13 yo girl in Italy transfused with one unit of blood from donor who was acutely infected with HIV but not yet HIV-antibody positive • یک دختر 13 ساله در ایتالیه یک سیروم خون که با ایچ ائ وی ملوث میباشد تطبیق میگردد. اما خون نیستند . HIV-antibody تطبیق شده دارائ • Seroconversion risk estimated to be virtually 100% • ریسک مثبت بودن در سیروم 100% هستند . • 3-drug PEP initiated 50 hours post-transfusion, continued for 9 months • سه نوع دوا پی ای پی بعد از انتقال خون تطبیق گردید و 9 ما ادامه داده شد . • No evidence of HIV infection 15 months later • بعد از 15 ماه تداوی شواهد موجودیت ایچ ای وی نبوده . Ann Int Med 2000;133:31-4.
World-wide Cases مریضان به سطح جهان 16 cases of ZDV failure in healthcare personnel 16 کیس مریض با زی دی وی جواب نداده 5 cases of combination HIV PEP failure 5 مریض به تداوی مجموعی پی ای پی جواب نداده . no delay in time to seroconversion وقت تغیر در سیرم مطابق معمول بوده no adverse effects on natural history اوارض جانبی نشان نداده Potential Explanations علل ممکنه delay in treatment تاخیر در تداوی dose too low / low drug levels مقدار یا دوز کم دوا resistant virusویروس مقاوم high inoculum exposure مواجه شدن به مقدار زیاد ویروس ها treatment duration too short جریان تداوی خیلی کم بوده. Failures in Healthcare Personnel*جواب ندادن تداوی در پرسونل صحی *Beltrami EM. Semin Infect Control 2001;1:2-18
What are the side effects of PEP for HIV?عوارض جانبی همرای تداوی پی ای پی چه است؟
Tolerability of HIV PEP in Health Care Workersتحمل کردن پی ای پی در کارکنان صحی Incidence of Common Side Effects واقعات عمومی عوارض جانبی Percent of HCWs Wang SA. Infect Control Hosp Epidemiol 2000;231:780-5.
Back to the Caseدوباره به مریض برمیگردیم • 27 yo Medical Assistant presents to Urgent Care for evaluation of needlestick 2 days ago from a diabetic lancet • معاون داکتر 27 ساله برای ارزیابی یک جرحه که دو روز قبل توسط پیچکاری صورت گرفته بود مراجعه مینمایند . • Source patient (SP): 35 yo male, known HIV+ • منبع : 35 ساله , مرد , مصاب ایدز. • What other questions do you have for her? • دیگر کدام سوال ها شما از معاون داکتر دارید.
Back to the Case دوباره به مریض برمیگردیم • According to the medical assistant, the patient has never received treatment for his HIV. She does not know his VL or CD4 count, but “he looks pretty healthy.” • نظر به گفتنی معاون داکتر , مریض برای ایچ ای وی هیچگونه تداوی نگرفته ونه هم در مورد تعداد سی دی 4 معلومات داشته . مگر ظاهراُ صحتمند معلوم مییشدند . • The lancet was visibly bloody and stuck her through her glove, causing her to bleed • سوزن خون الود بوده و سبب خون ریزی معاون داکتر شده . • Exam shows pinpoint puncture wound on thumb • در جریان معاینه یک نشانی نشتر زدن در شصت کلان معلوم میشود. • What are your PEP recommendations? • سفارشات پی ای پی شما به معاون داکتر چه است ؟
Evaluating the Source for HIVارزیابی منبع به ایچ ای وی • EIA • Consider rapid test if EIA testing cannot be completed within 24-48 hours • در 24-48ساعت قابل اجرا نباشد تیت سریع در نظر گرفته شود . EIA اگر معاینه • Confirmation of reactive result not necessary for PEP management • مثبت بودن تیست سریع به اغاز تداوی همرای پی ای پی ضرورت ندارد . • Direct virus assays (e.g., PCR, p24 antigen) are not recommended • دیگر معاینات لابراتواری مثل پی سی ار توصیه نمیشود.
Which antiviral drugs should be considered?کدام دوا ضد وایروسی باید در نظر گرفته شود ؟
Recommendations-Percutaneous Injuriesسفارشات به جروحات تحت الجلدی Infection Status of Source حالت انتانی منبع Exposure Type نوع تماس Less Severeکمی شدید More Severeزیاد شدید HIV positive, class 1 Recommend basic PEP Recommend expanded PEP HIV positive, class 2 Recommend expanded PEP Recommend expanded PEP HIV status unknown Generally, no PEP Generally, no PEP Class 1: Asymptomatic or known low viral load Class 2: Symptomatic, AIDS, or known high viral load
Recommendations Mucous Membrane and Non-Intact Skin Exposuresسفارشات مواجه شدن (تماس) با غشای مخاطی و جلد غیر سالم Infection Status of Source حالت انتانی منبع HIV positive, class 1 Consider basic PEP Recommend basic PEP HIV positive, class 2 Recommend basic PEP Recommend expanded PEP HIV status unknown Generally, no PEP Generally, no PEP Exposure Type نوع تماس Small Volume (e.g., few drops) به اندازه کم (چند قطرات) Large Volume (e.g., major blood splash) به اندازه زیاد ( تیرک زدن خون) Class 1: Asymptomatic or known low viral load Class 2: Symptomatic, AIDS, or known high viral load
PEP Regimens: Basic regimensرژیم پی ای پی رژیم اساسی • Two NRTIs • Simple dosing, fewer side effects • دوز ساده و عوارض جانبی کم • Preferred basic regimens:رژیم اساسی ترجیح شده zidovudine (AZT) OR tenofovir (TDF) plus lamivudine (3TC) OR emtricitabine (FTC) • Alternative basic regimens:رژیم اساسی متبادل stavudine (d4T) OR didanosine (ddI) plus lamivudine (3TC) OR emtricitabine (FTC) MMWR 2005;54(No. RR-9).
Expanded PEP Regimensرژیم پی ای پی توسیع یافته • Basic regimen plus a third agent • رژیم اساسی همرای دوا سومی • Rationale: 3 drugs may be more effective than 2 drugs, though direct evidence is lacking • اساس : 2 دوا نسبت از 3 نوع دوا مفید تر تمام میشود , اما شواهد مصتقیم وجود ندارد • Consider for more serious exposures or if resistance in the source patient is suspected • این نوع رژیم را با تماس جدی ویا هم در کیس های مشتبه مقاوم در نظر گرفته شود • Adherence more difficult • دوا خوردن بصورت دوامدار مشکل تمام میشود • More potential for toxicity • مسمومیت قوی
Expanded PEP Regimens رژیم پی ای پی توسیع یافته • Preferred Expanded Regimen:رژیم ترجیع شده توسعه یافته • Basic regimen plus lopinavir/ritonavir (Kaletra) • Alternate Expanded Regimens:رژیم توسیع یافته متبادل • Basic regimen plus one of the following: • رژیم اساسی جمع یک از دوا های ذیل : • Atazanavir* +/- ritonavir • Fosamprenavir +/- ritonavir • Indinavir +/- ritonavir • Saquinavir (hgc; Invirase) + ritonavir • Nelfinavir • Efavirenz MMWR 2005;54(RR-9) *Atazanavir requires ritonavir boosting if used with tenofovir
Adverse Effects: عوارض جانبی Basic (2) vs Expanded (3) Drug Regimens % of individuals Puro V et al. 9th CROI, February 2002, Abstract 478-M
Back to the Case دوباره به مریض برمیگردیم • After extensive counseling, she decides to take zidovudine + lamivudine (Combivir) basic regimen • استعمال نماید zidovudine + lamivudine بعد از مشاورت تفصیلی معاون داکتر به فیصله رسید که • You write the prescription and arrange for follow-up, but before the patient leaves, the triage nurse informs you that she has finally tracked down the patient’s doctor. • شما با معاون داکتر نسخه توصیه میکنید و پیش از انکه مریض کلینیک شمارا ترک نماید نرس به شما خبر میدهد که تماس داکتر مریض را پیدا کرده . • The doctor informs you that the patient has been taking antivirals for over 6 months and is not compliant with taking medications. • داکتر مریض با شما در مورد مریض فراهم مینماید و میگویند که شان از 6 ماه به این سو دوا ضد ویروسی بصورت غیر دوامدار استعمال مینماید . • What do you do? Consult someone with Expertise. • چه باید کرد ؟ همرای شخص مسلکی (متخصص) مشوره نماید.
Monitoring for antiviral toxicityمنیتورینگ مسمومیت دواهای ضد وارسی • Tests at baseline and 2 weeks after starting PEP • یک تسیت در اغاز تداوی و دوهم بعد از دوهفته اجرا نماید • complete blood count • renal and hepatic profiles • معاینات کبدی و کلیوی • Follow-up testing if taking a protease inhibitor • میگیرد تیست های ذیل اجرا میگردد protease inhibitor اگر مریض • monitor for hypoglycemia • کمبود گلکوز در خون • monitor for crystalluria, hematuria, hemolytic anemia, and hepatitis if on indinavir • کرستال و خون در ادرار معاینه شود و همچنان اگر مریض اندیناور استعمال میکند برای کمخونی همولایتیک و هپتایتیز معاینه شود • Modify regimen if toxicity noted • اگر مسمومیت معلوم شد رژیم را تغیر بدهید • Expert consultation encouraged • مشوره با متخصص ضروری است
Case 2: Splash! • 24 yo dental technician splashed in the eye during dental procedure 3 hours ago • یک داکتر دندان که عمرشان 24 سال هست در دوران یک پروسیجردندان تیرک خون در چشم داکتر اصابط نمود • Source patient: 33 yo man, co-infected with HIV and HCV • حالت مریض : 33 ساله , منتن با ایچ ای وی و ایچ سی وی • What else do you want to know? • در مورد مریض چه میخواهید که بدانید ؟
blood? خون saliva? لعاب sweat? عرق feces? مواد غایطه spinal fluid? مایع نخاع شوکی pleural fluid? مایع پلوره pus? چرک urine? ادرار Which fluids are potentially infectious for HIV?کدام مایعات ذیل زیاد سبب انتقال ایچ ای وی میشود
blood خون saliva sweat feces spinal fluid مایع نخاع شوکی pleural fluid مایع پلوره pus چرک urine Which fluids are potentially infectious for HIV?کدام مایعات ذیل زیاد سبب انتقال ایچ ای وی میشود
Case 2-continued • Saliva was visibly bloody - in fact, it was mostly blood that splashed her • لعاب خون الوده بوده – در حقیقت , تیرک که در چشم داکتر اصابط نمود خون بوده . • She rinsed out her eye immediately • داکتر دندان بعد از اصابت به خون چشم خود را بصورت عاجل شست • Source patient has never taken antiretrovirals, has a CD4 count of “about 500” • مریض هیچگاه همرای دواهای ضد وایرسی تداوی نشده و تعداد حجرات سی دی 4 در حدود 500 بوده • The technician is 12 weeks pregnant • داکتر دندان حامله 3 ماه است .
Case 2-continued • What is her risk of contracting HIV? Of HCV? • ریسک انتقال ایچ ای وی و ایچ سی وی چه است ؟ • What are your PEP recommendations? • سفارشات شما در مورد تداوی ضد وایرسی ( پی ای پی ) چه است ؟ • How does her pregnancy affect your decision making? • حمل مریض با تصمیم پلان تداوی شما چه تاثیرات خواهد گذاشت ؟
Case 2 continued • Risk of HIV from mucous membrane exposures: 0.09% (95% CI 0.006% -0.5%)1 ریسک انتقال ایچ ای وی توسط غشای مخاطی 0.09 فیصد میباشد • Risk of HCV in this circumstance is unknown; thought to be higher than HIV, because risk of HCV in percutaneous exposures of 1.8%,2-4 is higher than that for HIV • ریسک انتقال ایچ سی وی در این حالت نامعلوم است : فکر میشود که ریسک انتقا شان از ایچ ای وی بلند خواهد بود بخاطریکه ریسک انتقال ایچ سی وی از تماس جلدی در 1.1 فیصد و از ایچ ای وی زیاد میباشد 1. Ippolito G et al. Arch Int Med 1993;153:1451--8. 2. Lanphear BP et al. Infect Control Hosp Epidemiol 1994;15:745-50. 3. Puro V et al. Am J Infect Control 1995;23:273-7. 4. Mitsui T et al. Hepatology 1992;16:1109-14.
PEP in Pregnancyپی ای پی در حاملگی • Most antiretrovirals are pregnancy class B or C • اکثرا دوا های ضد ویروسی برای حاملگی بی یا سی تصنیف شده • Antiretroviral Pregnancy Registry has not detected increased teratogenic risk for ARVs in general, nor specifically for AZT and 3TC, in the first trimester1 • استعمال بعضی دوا های ضد وایرسی ( ای ار وی ,ای ذی تی )در اولین 3ماه حاملگی تاثیرات بد بالای جنین نمیداشته باشد • Avoid efavirenz (anancephaly in monkeys), amprenavir (ossification defects in rabbits), and indinavir in late term (hyperbilirubinemia) • از استعمال ایفاوایرنز , امپرینا وایر و اینداینا وایر در اواخر حاملگی اجتناب نماید • Theoretically higher risk of vertical transmission with primary HIV infection • از نظر تیوری ریسک انتقال وایرس ایچ ای وی از مادر به جنین زیاد میباشد Watts DH, et al.. Assessing the risk of birth defects associated with antiretroviral exposure during pregnancy. American Journal of Obstetrics and Gynecology 2004;191:985-992.
Case 2 continued • You jointly decide on AZT/3TC/nelfinavir • استعمال نماید AZT/3TC/nelfinavir شما تصمیم گرفتین که مریض • 3 days later she calls complaining of headache, an itchy rash, and URI symptoms • 3 روز بعد از تداوی داکتر دندان با شما شکایت از سر دردی , خارشت و اعراض انتان طرق بولی مینماید • What do you do? • چه باید کرد؟
Case 2-continued • Exam:معاینه مریض: • VS - T 99.0 R 14 P 78 BP 134/76 • Gen - alert, tired-appearing, no acute distress • به صورت عمومی بیدار و خسته معلوم میشود • HEENT - nasal congestion, otherwise benign • گوش گلو بینی: - احتقان بینی • Neck - 3 ant cervical lymph nodes • گردن : 3 عقدات لمفاوی • Lungs, cardiac, abdomen – benign • شش ها , قلب و بطن نورمال میباشد • Neuro – nonfocalسیتم عصبی نورمال • Skin - urticarial rash on trunk and legsجلد : خارش در جذع و پاها