LIMFOPROLIFERACINIAI PROCESAI
480 likes | 1.43k Vues
LIMFOPROLIFERACINIAI PROCESAI. Ugnius Mickys Vilniaus Universitetas Valstybinis patologijos centras 2001. TYRIMO METODIKA. Procedūros. Limfmazgis, biopsija Limfmazgiai, regioninė rezekcija Blužnies biopsija/ pašalinimas Kaulų čiulpų biopsija

LIMFOPROLIFERACINIAI PROCESAI
E N D
Presentation Transcript
LIMFOPROLIFERACINIAI PROCESAI Ugnius Mickys Vilniaus Universitetas Valstybinis patologijos centras 2001
Procedūros • Limfmazgis, biopsija • Limfmazgiai, regioninė rezekcija • Blužnies biopsija/ pašalinimas • Kaulų čiulpų biopsija • Organas, pašalinimas dėl naviko (skrandis, žarna, kt.) • GI trakto, kvėpavimo trakto, kt. lokalizacijų biopsijos • Oda, biopsija • Oda, rezekcija
Limfomos: diagnostiniai metodai • Klinikiniai (fiziniai, laboratoriniai, vizualizaciniai- MRI, CT, Rx) • Histologinis • Citologinis • Imunohisto/ citocheminis • Molekuliniai (srautinė citometrija, PCR, kt.) • Genetiniai
Padidėjęs limfmazgis: tyrimo algoritmas • Anamnezė: infekcijos simptomai, skausmas, “lėtiniai simptomai”, amžius, lytis, seksualinis elgesys, vaistų vartojimas ir kt.) • Išplitimas (lokalus- regioninis/difuzinis procesas) • Lokalizacija • Dydis, jautrumas, konsistencija, aplinkinės odos uždegiminiai pokyčiai, ryšys su aplinkiniais audiniais • Splenomegalija, hepatomegalija • Laboratoriniai tyrimai (kraujas, Rx, kt.) • Biopsija- (FNA ir viso limfmazgio, jei reikia)
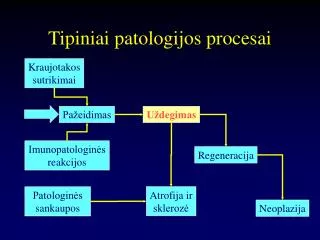
Limfmazgis: diagnostinis histologinis algoritmas • Architektūros pokyčiai (itin mažas padidinimas). • Spalvos intensyvumo pokyčiai (itin mažas padidinimas). • Ląstelių tankio vertinimas (mažas ir didelis padidinimas) • Dominuojanti ląstelinė populiacija (didelis padidinimas) • Mitozės nefolikulinėse srityse
Folikulas Šerdis
Sinusas Parakortikalinė zona
“BALTOJO KRAUJO” LĄSTELIŲ PATOLOGIJA • Reaktyvios limfoidinės proliferacijos • Limfoidiniai navikai (leukemijos ir limfomos) • Mieloidiniai navikai/ proliferacijos • - Ūmios mieloidinės leukemijos • - Mielodisplastiniai sindromai • - Mieloproliferacinės ligos • - Mielodisplastinės/ mieloproliferacinės ligos • Histiocitinių ir dendritinių ląstelių navikai • Putliųjų ląstelių navikai/ proliferacijos
MPL: LML IT MF TP LLL ŪLL ŪML MDS NHL HL
GERYBINĖS LIMFOPROLIFERACINĖS BŪKLĖS • Ūmus nespecifinis limfadenitas • Lėtinis limfadenitas/ limfadenopatija • Atipiniai limfoproliferaciniai procesai
LĖTINIS LIMFADENITAS/ LIMFADENOPATIJA • Folikulinė hiperplazija • Nespecifinė hiperplazija • Reumatoidinis artritas ir kt. Autoimuninės ligos • Sifilis (su interfolikuline plazmacitoze) • Progresyvi germinacinių centrų transformacija*** • Castleman’o liga • Sinusų histiocitozė • - Sinusų histiocitozė su masyvia limfadenopatija (Rosai Dorfman’o liga) • - Monocitoidinių ląstelių hiperplazija (Toksoplazminis limfadenitas, infekcinė mononukleozė, HIV, CMV infekcija, katės įdrėskimo liga, lymphogranuloma venereum, nespecifinė hiperplazija) • - Limfangiografijos efektas • - Whipple’ io liga • Hemofagocitiniai sindromai
LĖTINIS LIMFADENITAS/ LIMFADENOPATIJA • Difuzinė hiperplazija • Interfolikulinė (parakortikalinė) hiperplazija, nespecifinė • Infekcinė mononukleozė • Postvakcininis limfadenitas • Mišri hiperplazija • Toksoplazminis limfadenitas • Dermatopatinis limfadenitas • Granuliominis limfadenitas • Sarkoidozė • Katės įdrėskimo liga, Lymphogranuloma venereum • Kikuchi liga • Sisteminė raudonoji vilkligė • Kawasaki liga
ATIPINIAI LIMFOPROLIFERACINIAI PROCESAI • Angioimunoblastinė limfadenopatija • Posttransplantaciniai limfoproliferaciniai procesai: • - Į infekcinę mononukleozę panaši atipinė limfoidinė hiperplazija • - Plazmacitinė hiperplazija • - Polimorfiniai limfoproliferaciniai procesai • - Monomorfinės limfomos • - Plazmacitoma/ daugybinė mieloma • - T ląstelių limfomos • - Į Hodgkin’o limfomą panašūs limfoproliferaciniai procesai • - Kiti (kompozitiniai) • Multicentrinė Castleman’o liga (Interleukino-6 sindromas)
LIMFOMOS/LEUKEMIJOS Niekur kitur patologijoje nėra tokio pavadinimų chaoso, “temdančio” aiškią koncepciją, kaip limfoidinių navikų srityje R.V.Willis , 1948
CAP duomenimis 1995-1997 %F+ %F- Viso = 218 37 52 nKrūtis, 14% n Melanoma, 11% nLimfoma, 7% nKrūties FNA, 6% n FNA kiti, 7% nSkubūs šald., 5% n Prostata, 4% nVisi kiti, 46% 35 54 Kiti 46% 4 70 19 75 17 50 33 58 40 40 56 19 78 22 TROXEL 2000
BENDROSIOS HISTOLOGINĖS DIAGNOZĖS ALGORITMAS 1. Normalus, brandus embrioninis, vaiko ar suaugusiojo makroorganizmo audinys/ struktūra/ organas. PRELIMINARI NAVIKO DIAGNOZĖ PRELIMINARI NE NAVIKO DIAGNOZĖ • 2. Anomalus- nesutinkamas embriono, vaiko ar suaugusiojo makroorganizme audinys/ struktūra: • nebūdinga lokalizacija • nebūdinga histologinė išvaizda Į NAVIKĄ PANAŠI BŪKLĖ???
NAVIKO DIAGNOZĖS ALGORITMAS 1. Augimo pobūdis: ribotas (su/ be kapsulės), infiltruojantis (ekspansyviai/ difuziškai). 2. Invazija į gretimus audinius, struktūras, organus. 2. Ląstelinės/ organoidinės formacijos. 3. Ląstelių charakteristika (citologinė analizė). 4. Nekrozė. 5. Perineoplastinė desmoplazija. PRELIMINARI NAVIKO DIAGNOZĖ Į NAVIKĄ PANAŠI BŪKLĖ???
LIMFOPROLIFERACINIŲ NAVIKŲ UNIKALUMAS Terminai “limfoma” ir “leukemija” neatspindi biologinio elgesio, nors tai- potencialiai piktybiniai navikai, kurie gali būti mažo ir didelio agresyvumo Dažnai netenkina klasikinių “naviko” požymių: gali nebūti “tumoro”, tolimas plitimas nėra metastazė, citologiškai ir histologiškai dažnai imituoja normalų limfoidinį audinį Net reaktyviomis būklėmis būdingas proliferacinis aktyvumas, mitozės Ląstelių fenotipas kartais atkartoja normalų Navikai- labai heterogeninė grupė Limfoma gali “leukemizuotis”, ne Hodgin’o ir Hodgkin’o limfomos gali transformuotis viena į kitą ar koegzistuoti
LIMFOPROLIFERACINIŲ NAVIKŲ UNIKALUMAS Yra limfomų, kurios visiškai išgydomos antibiotikų terapija (MALT)!!! Visos leukemijos/ limfomos monokloninės proliferacijos, tačiau ne visos tokios proliferacijos- navikai Gali sukelti imunosupresiją ar autoimunines ligas; pacientams su tokia imunopatologija dažniau vystosi šie navikai Navikai linkę vystytis ten, kur “gyvena” ląstelės- jų pirmtakai, tačiau ne visada (MALT skrandyje) Hodgkin’o limfomos plinta “kontaktiškai” limfmazgių baseinuose, o ne Hodgkin’o limfomos- ne Didžioji dauguma navikų- B limfoidinės kilmės
LIMFOPROLIFERACINIŲ NAVIKŲ ETIOLOGIJA Jose dažnos genetinės anomalijos, dažniausiai translokacijos (dėl genų susiliejimo); galimas paveldimas polinkis (Bloom s., Fanconi anemija, Down’o s., I tipo neurofibromatozė) Žinomi virusai, susiję su jų vystymusi: HTLV-1, EBV, HHV-8, Aplinkos agentai, susiję su jų vystymusi: h.pylori ir gluteninė enteropatija Jatrogeniniai faktoriai: spindulinė ir chemoterapija didina jų riziką
Limfomos: priešistorė • 1832 T.Hodgkin aprašo 7 limfadenopatijos atvejus • 1845 Virchow detaliai aprašo leukemiją ir 1863 panaudoja terminus “limfoma” ir “limfosarkoma” • 1865 S.Wilkes pavadina ligą Hodgkin’o vardu • 1871 Billroth pasiūlo “piktybinės limfomos” terminą • 1893 Kundrat atskyrė limosarkomą nuo HL • 1898 C.Sternberg ir 1902 D.Reed nepriklausomai vienas nuo kito aprašė Hodgkin’o limfomą bei RS ląstelę • 1913 Ewing pasiūlė kildinti limfoidinius navikus iš retikulinės ląstelės • 1925 Brill ir 1927 Symmers aprašė pokyčius, kurie dabar laikomi folikuline limfoma • 1958 Burkitt aprašė naują limfomos tipą, pavadintą jo vardu. • 1975 aprašyta mantijos ląstelių limfoma T. Hodgkin, 1798- 1866
HODGKIN’O LIMFOMA (HL) Limfomų grupė, kuriai būdinga piktybinių kloninių specifinių neoplastinių ląstelių mažuma specifiškoje reaktyvių ląstelių daugumoje (granuliocitų, plazmocitų, T limfocitų), pakenkianti “kontaktiškai” vieną po kito limfmazgių baseinus, limfoidinius organus, kaulų čiulpus, o vėliau ir hematogeniškai kitus nelimfoidinius organus (kepenis,plaučius, GI traktą, odą, CNS ir kt.).
HL klinikiniai požymiai 1. Besimptomė limfadenopatija (kaklas , pažastis, kirkšnis). 2. Tarpuplaučio navikas. 3. Sisteminiai simptomai (B): karščiavimas, naktinis prakaitavimas, svorio kritimas, nuovargis, niežulys ir kt. 4. Kiti (intraabdominalinė limfadenopatija, cholestazė, alkoholio sukeltas skausmas, odos pakenkimai, neurologiniai sindromai, nefrozinis sindromas, etc.)
HL epidemiologija Lietuvoje Metai Visi hemo HL NHL 1996 777 12.3 % 96 (2.6) 259 (7,0) 1997 789 12.9 % 102 (2.8) 271 (7.3) 1998 808 14.1% 114 (3.1) 286 (7.7) JAV HL 2.9 100 000 gyventojų; apie 14 %
HL NEOPLASTINĖS LĄSTELĖS Hodgkin’o ląstelės (vienbranduolės) Reed- Sternberg’o ląstelės (“daugiabranduolės”): “Klasikinės” RS ląstelės “L&H” ląstelės (“popcorn”, “dramblio pėdos” ląstelės) “Lakūninės” ląstelės “Ląstelės-zombiai”(degeneruojančios RS ląstelės) Anaplastinės RS ląstelės
REED-STERNBERG’O LĄSTELĖ- BŪTINA, BET NEPAKANKAMA SĄLYGA HODŽKINO LIMFOMOS DIAGNOZEI
HL histologiniai variantai(Rye konferencija 1971, Lukes-Butler 1966,Jackson-Parker 1947) Limfocitų dominavimo Limfocitinis ir histiocitinis (nodulinis/difuzinis) Paragranulioma Nodulinė sklerozė Nodulinė sklerozė Granulioma Mišrių ląstelių Mišrus Granulioma Limfocitų išsekimo Difuzinė fibrozė/retikulinis Sarkoma
NODULINĖ SKLEROZĖ Dažniausias variantas išsivysčiusiose šalyse Serga jaunos moterys Diagnozės metu-2 klinikinė stadija Dažnas tarpuplaučio pakenkimas Ryškios kolageno sijos(fibrozė), ribojančios “ląsteliškus” mazgus Būdingos “lakūninės ląstelės” Yra Hodžkino ląstelių, degeneruojančių RS ląstelių, klasikinių RS ląstelių, Yra eozinofilų, plazmocitų, CD4+ limfocitų Ląstelinė/fibrozinė fazė Galimas “sinticinis” variantas(gausios kohesyvių naviko ląstelių sankaupos)
MIŠRIŲ LĄSTELIŲ VARIANTAS Dažniausias variantas besivystančiose šalyse ir AIDS atveju Serga vaikai ir senyvi pacientai 3, 4 klinikinė stadija Totaliai suardyta limfmazgių architektūra Būdinga nekrozė ir difuzinė fibrozė Klasikinės RS ląstelės(5-15 did. reg. Laukų) CD 15 +, CD 30 +, LCA(CD45) - Yra Hodžkino ląstelių, degeneruojančių RS ląstelių Yra eozinofilų, plazmocitų, CD4+ limfocitų Pasitaiko epitelioidinių ląstelių ir granuliomų Itin gerai aprašomas, tačiau itin retas
LIMFOCITŲ IŠSEKIMO VARIANTAS Serga senyvi pacientai 3, 4 klinikinė stadija Retikulinis ar difuzinės fibrozės tipai Būdinga nekrozė Klasikinės RS ląstelės(>15 did. reg. laukų) CD15+, CD 30+, LCA(CD45)- Didelis neoplastinių ląstelių branduolių polimorfizmas Reti limfocitai Difuzinės fibrilinio retikulino sankaupos
LD HL: limfocitų išsekimo variantas • Daugelis retikulinio varianto atvejų- anaplastinės didelių ląstelių limfomos (ALCL)
HL histologinių variantų pasiskirstymas JAV Lietuva NS HL ~ 75% ? MC HL ~ 20% ? LD HL ~ 1-2% ? NLP HL ~ 3-5% (-) LR CHL ~ ? ?
Kiti histologiniai HL požymiai • Foninės ląstelės limfocitai (T), eozinofilai, neutrofilai, fibroblastai, histiocitai, folikulų dendritinės ląstelės • Fibrozė: nodulinė ir difuzinė • Granuliomos • Nekrozė • Angiofolikulinę hiperplaziją imituojančios zonos • Ryški limfoidinių folikulų hiperplazija • Intravaskulinė invazija- RETA • Infiltracija- ITIN RETA
Hodgkin’o limfomos ląstelių kilmė B limfocitų kilmės folikulo centro ląstelės, kai kurios su aberantiniu T fenotipu
Hodgkin’o limfomos imunofenotipas • Klasikinė HL (NS, MC, LD) • CD 20 & Co (-), CD15 (+), CD30 (+), bcl-6 (-); galima aberantinė T diferenciacija (~20 %), B (~20 %), B ir T (~3 %), nei B, nei T (57%) • Nodulinė limfocitų dominavimo HL • CD20 (+), CD19 (+), CD22 (+), CD15 (-), CD30 (-), bcl-6 (+), EMA (+)
HL SĄSAJA SU NHL 1. HL progresija į NHL 2. HL, limfoleukemijos ir NHL buvimas vienu metu ( net ir toje pačioje lokalizacijoje) 3. Lėtinės limfoleukemijos progresija į HL ar panašią į HL NHL 4. NHL progresija į HL
PSO klasifikacija (2001) HODGKIN’O LIMFOMA • Nodulinė limfocitų dominavimo HL • Klasikinė HL • Nodulinė sklerozė CHL • Mišraus ląsteliškumo CHL • Limfocitais turtinga CHL • Limfocitų išsekimo CHL
LR CHL: limfocitais turtinga klasikinė HL • Imunofenotipas: CD15 (+), CD30 (+), CD20 (+) (3-5% atvejų) • Mazginėse zonose gausios folikulų dendritinės ląstelės (FDC) CD21 (+) • Naviko ląsteles gali supti CD57 (+) T limfocitai
NLP HL: nodulinė limfocitų dominavimo HL • Imunofenotipas: CD15 (-), CD30 (-), CD20 (+), CD19 (+), CD22 (+), CD79a (+), LCA (CD45) (+), EMA (+), Ig (-) • Būdingos “L&H” ląstelės, klasikinių RS ląstelių nėra • Fonas: limfocitai, ypač gausios CD57 (+) T limfocitų grupės, suteikiančios “kandžių defektų” vaizdą ir supančios neoplastines ląsteles (rozetės, kolaretės, žiedai) • Mazginėse zonose gausios folikulų dendritinės ląstelės (FDC) CD21 (+) • Eozinofilai, neutrofilai, plazmacitai reti • Sklerozė reta • Galimi histiocitų “klasteriai” • Bent jau dalinai mazginis pakenkimas
NLP HL: nodulinė limfocitų dominavimo HL • V: M 3:1 • Dažnai izoliuota periferinė limfadenopatija • Dažnai 1-2 st,. diagnozės metu (~80 %) • Itin gera prognozė (90 % gyvena 10 metų) ir visiškas atsakas terapijai (90 %) • Recidyvai dažniausiai lokalios limfadenopatijos • Mirties priežastis dažniau kita, nei pati HL • Kiek dažnesnės antrinės NHL, nei klasikinės HL atveju (2-5 %)
PTGC: progresyvi germinatyvinių centrų transformacija • Ryški reaktyvi folikulinė hiperplazija, susijusi su NLP HL • Padidėję germinatyviniai centrai užpildyti smulkiais, į mantijines ląsteles panašiais limfocitais • Būtina diferencinė diqgnozė su NLP HL
HODŽKINO LIMFOMA -SINTETINĖ KLINIKINĖ- MORFOLOGINĖ DIAGNOZĖ,nes morfologinė HL ir jos formos verifikacija yra pagrindinis ligos prognozę lemiantis faktorius , o klinikinės stadijos nustatymas lemiagydymo taktiką