Asma
Asma. Dra. Páez Villa Monserrat R1P Hospital Ángeles del Pedregal Jun 2010. Asma: ¿Problema de Salud Pública?. Dinakar C. The yellow zone in asthma treatment: Is it a grey zone? Ann Allergy Asthma Immunol 2004; 92: 7-16. “Epidemia” 500,000 casos diagnosticados cada año


Asma
E N D
Presentation Transcript
Asma Dra. Páez Villa Monserrat R1P Hospital Ángeles del Pedregal Jun 2010
Asma: ¿Problema de Salud Pública? Dinakar C. The yellow zone in asthma treatment: Is it a grey zone? Ann Allergy Asthma Immunol 2004; 92: 7-16 • “Epidemia” • 500,000 casos diagnosticados cada año • Exacerbaciones de asma: emergencias respiratorias más comunes • Problema de salud pública que afecta sistema de salud y calidad de vida del paciente.
Carga social del Asma Orsini, L et al.Asthmahospitalizationrisk and costsforpatientstreatedwithfluticasonepropionate vs montelukast. Ann Allergy, Asthma, Immunol. 92:523-529, May 2004. • $12.7 billones de dólares anuales en Estados Unidos • 2 millones de visitas a Urgencias en Estados Unidos • 423,000 Hospitalizaciones por crisis asmáticas en 1998
Carga de la Enfermedad Fuente: Dirección de prestaciones médicas IMSS, Guía para diagnóstico estadificacióny tratamiento del asma, México, D.F. 2000 1999 IMSS gasto aproximadamente en costos directos médicos $549 millones de pesos en atender pacientes asmáticos
Carga de la Enfermedad Para una institución de seguridad social un paciente asmático controlado adecuadamente tiene un gasto anual en medicamentos de $6000 pesos. A diferencia de un enfermo asmático sin control que gasta cerca de $100,000 pesos anuales incluyendo hospitalizaciones y días perdidos sin laborar Fuente: SSA. Comunicado de prensa No. 537. Diciembre,2000.
GENÉTICA • Riesgo de atopia y asma es mayor para familiares de individuos atópicos comparados con la población en general Blumenthal M. Epidemiology and Genetics of Asthma and Allergy. Chapter 24 page 407-420. Edited by Kaplan, Alan. W.B. Saunder Company Philadelphia, Penn, 1997.
ANALISIS GENETICO DE NIVELES DE IgE • Existe polimorfismos en muchos genes. • Variantes en genes que codificanen: • Cromosoma 5 para IL-4, IL-9, IL-10, IL-13, TGF-b, receptor b2-adrenergic (Arg16Gly y Glu27Gln); • Cromosoma 6 para TNF; • Cromosoma 11 paraFceRIb; • Cromosoma 12 parael receptor 1 y 2 de IFN-g • Cromosoma 16 para la cadena IL-4Ra. • Los alergenos son modulados por la herencia de alelos del MHC en el brazo corto del cromosoma 6.
La respuesta de condiciones alérgicas no está bien definida en particular con el polimorfismo genético del HLA clase II. Sin embargo hay pocas dudas de que el gen de HLA tiene un papel crucial en el desarrollo de condiciones alérgicas
IgE. ATOPIA • Término utilizado por 1ª vez por Coca y Cooke (1923) para describir presentaciones clínicas de las reacciones de hipersensibilidad de tipo I : Asma, eccema, fiebre del heno, urticaria y alergias a alimentos. • Antecedente familiar importante y PC (+). • Definición: “Predisposición genética a desarrollar una enfermedad atópica”.
IgE CARACTERÍSTICAS: • Consta de 5 dominios en su cadena pesada (VH, CE1, CE2, CE3, CE4 ). • Peso molecular de 180,000 Kd. (72,500 daltos cada cadena pesada). • Existen dos tipos de receptores: FcERI: Alta afinidad. FcERII: Baja afinidad.
Señal 2: interacción de CD40/CD40L CD40: • Glicoproteína de superficie de 50 kD en linfocitos B, monocitos, células dendríticas foliculares, células epiteliales y algunos carcinomas y melanomas. • Pertenece a familia del receptor del TNF. • Evita apoptosis de célula B inducida por Fas (CD95).
CD40L: • Glicoproteína membrana tipo 2 de 261 aa expresada en células Th1 y Th2 activadas. • Pertenece a familia de moléculas relacionadas al TNF Interacción CD40/CD40L: • Crucial en formación de centros germinales. • Activación de células B. • Cambio de isotipo. • Producción de anticuerpos.
Amplificación de señales por interacción de moléculas accesorias. • Pares de moléculas accesorias: CD28/B7 LFA-1/ICAM-1 CD2/CD58 • Participan en interacción células T/B para síntesis IgE • Complementan y regulan positivamente la activación de células B dependiente de células T.
Presentación de Ag por células B a linfocitos T colaboradores. • Unión Ag-Igmembrana • Endocitosis y procesamiento del Ag • Expresión de B7.1 y B7.2 • Presentación de péptidos procesados a célula Th
Interacciones moleculares bidireccionales B/T • Interacción MHC-II + péptido + TCR • Interacción ICAM-1/ LFA1 • Inducción CD40 en L.B y expresión CD40L en LT • Interacción B.7/CD28 • Secreción de IL-4
HIPOTESIS DE LA HIGIENE STRACHAN DP. Hay fever, hygiene, and household size. BMJ 1989;299:1259–1260. MARTINEZ FD, HOLT PG. Role of microbial burden in aetiology of allergy and asthma. Lancet 1999;354(Suppl 2):SII12–SII15. PLATTS-MILLS T, et al. Sensitisation, asthma, and a modified Th2 response in children exposed to cat allergen: a population-based cross-sectional study. Lancet 2001;357:752–756. IntroducidaporStrahan en 1989. Basadaen susobservaciones que en familias pequeñas y mejores condiciones de vida, la alergia aumenta Al disminuir losmicrobiosaumenta el estímulopara el switch inmunoloógicoenutero/neonatal a Th2 que favorece la respuesta alérgica El concepto Th2 vsTh1 se ha complicado por el descubirmiento de ‘respuesta Th2 modificada’ y un mejor entendimiento del papel regulatorio de las células T
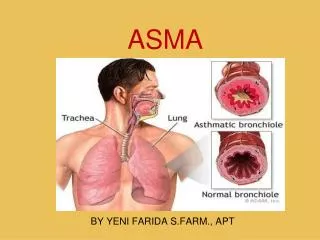
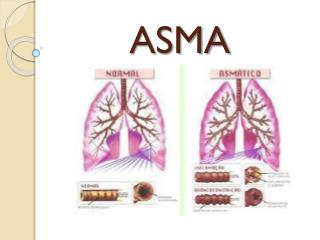
Asma Desorden inflamatorio crónico de las vías aéreas respiratorias. En individuos susceptibles, la inflamación causa episodios recurrentes de tos, sibilancias y disnea particularmente nocturna Estos síntomas son asociados con limitación del flujo de aire que es parcialmente reversible ya sea en forma espontánea o con tratamiento. La inflamación causa un incremento en la respuesta de las vías respiratorias a una variedad de estímulos.
Cascada AlérgicaFase temprana Broncoespasmo Antígeno Epitelio Nasal Antígeno + + IgE Nervios Periféricos Histamina LTCs Pgs Quimiocina CelCebada + Edema mucosa + Exudado Vasodilatación
Cascada Alérgica: Fase Tardía Antígeno Epitelio Cél Cebada IgE Infiltración Celular Eosinófilo: MBP,ECP,LT´s Basófilos: Citocinas Quimiocinas IL-5 IL-4 IL-13 + + Moléculasadhesión (ICAM-1) Linfocitos T Macrófagos + Médula ósea + Basófilos + + Inflamaciónvíaaérea Eosinófilos + Endotelio
Antecedentes • Antecedentes Familiares • Alergia / Atopia • Asma • Síntomas • Tos, sibilancias, disnea • Despertares nocturnos • Frecuencia/severidad • Estacional, perenne (continua) • Factores precipitantes/“Desencadenantes” • Interferencia con otras actividades diarias • Consultas u hospitalizaciones Uso de Medicamentos • Agonistas beta de corta acción
Factores de Predicción de Asma Persistente • Antecedentes familiares de asma (maternos > paternos) • Atopia (IgE/pruebas cutáneas positivas, D.A,Rinitis) • Exposición a alergenos (ácaros del polvo / animales) • Infección viral (RSV) • Sexo (varones > mujeres) • Tabaquismo (pasivo o activo) • Severidad en la infancia
Marcha AlérgicaÍndice predictivo de Asma Lactante con sibilancias más:
Asma y Sibilancias en los Primeros Seis AñosCategoría de sibilancias: Factores de Riesgo • Persistentes • (+)Edad 3, (+)Edad 6 • Atopia • IgE elevadas • Tabaquismo materno durante embarazo • Sexo masculino • Tardías • (–)Edad 3, (+)Edad 6 • Atopia • Sexo masculino Transitorias (+)Edad 3, (–)Edad 6 • Baja función pulmonar poco después de nacer • Tabaquismo materno durante el embarazo Martinez y cols. N Engl J Med 332:133-8, 1995.
Exploración Física • Tos, sibilancias • Espiración forzada prolongada • Uso de músculos accesorios • Retracciones • Hiperexpansión del tórax • Signos de otras enfermedad alérgicas • Dermatitis atópica • Rinitis alérgica La exploración física del tórax puede ser normal
¿Cuándo es Asma? • Cuadro clínico característico recurrente. • Cuadro clínico característico no recurrente, pero con factores de riesgo presentes. • Cuando hay limitación del flujo aéreo reversible • Las sibilancias pueden estar o no presentes • La tos crónica que responde a broncodilatadores o el croup espasmódico se consideran equivalentes asmáticos
Escala Semáforo Boquilla Flujómetro Detección de cambios del asma, ya sea la mejoría por respuesta al tratamiento o deterioro.
GINA lobal itiative for sthma
CLASIFICACION DE ASMA DE ACUERDO A SU GRAVEDAD Parámetro importante en la valoración inicial del paciente Abordaje “por pasos” en que la terapia administrada es directamente proporcional a la gravedad del problema Debe ser evaluada ANTES de iniciar el tratamiento
Clasificación según GINA CLASIFICACION DE SEVERIDAD Cuadro Clínico antes de Tratamiento Síntomas Nocturnos FEV1 o PEF Síntomas Continuos Actividad física limitada PASO 4 Grave Persistente 60% del predicho Variación > 30% Frecuentes 60 - 80% del predicho Variación > 30% PASO 3 Moderada Persistente > 1 vez por semana Diarios Accesos que afectan la actividad 80% del predicho Variación 20 - 30% > 2 veces al mes PASO 2 Leve Persistente > 1 vez por semana pero < 1 vez diaria < 1 vez a la semana Asintomático con PEF normal entre accesos 80% del predicho Variación < 20% PASO 1 Intermitente 2 veces al mes Una sola valoración clínica es suficiente para clasificar al paciente.
Esteroides Inhalados (Dosis Alta ) Iniciar con el nivel más alto de acuerdo al Dx Disminuir un paso al observarse mejoría Aumentar un paso si la enfermedad empeora GRAVE PERSISTENTE 4 Esteroides Inhalados (Dosis Media ) 3 Esteroides inhalados (Dosis baja) o Antileucotrienos o Cromonas 2 No se requiere de medicamento diario solo PRN (síntomas por actividad) LEVE INTERMITENTE 1 Tratamiento del Asma < 5 Años De acuerdo a GINA MODERADO PERSISTENTE LEVE PERSISTENTE Puede ser necesario en cualquier etapa: agonístas B2-de corta acción inhalados (alivio rápido)
CSI (Dosis Alta) y ALS , ABAP o TLP corticoesteroides orales 4 CSI (Dosis Media ) y ALS, ABAP o TLP 3 Esteroides inhalados (Dosis baja) o Antileucotrienos 2 No se requiere de medicamento diario solo PRN (síntomas por actividad) 1 Tratamiento del Asma > 5 Años y adultos de acuerdo a GINA GRAVE PERSISTENTE Iniciar con el nivel más alto de acuerdo al Dx Disminuir un paso al observarse mejoría Aumentar un paso si la enfermedad empeora MODERADO PERSISTENTE LEVE PERSISTENTE LEVE INTERMITENTE Puede ser necesario en cualquier etapa: agonístas B2-de corta acción inhalados (alivio rápido)
TratamientoRecomendado en Asma Paso 1: Niños MedicamentoRescate: Agonista β2 de acciónrápida - inhalado - PRN
TratamientoRecomendado en Asma Paso 2: Niños MedicamentoRescate: Agonista β2 de acciónrápida - inhalado - PRN
Tratamiento Recomendado en Asma Paso 3: Niños MedicamentoRescate: Agonista β2 de acciónrápida - inhalado - PRN
Clasificación de la Gravedad del Asma Después del Inicio del Tratamiento Una vez que el paciente ya tiene un tratamiento el paciente debe de ser evaluado tanto por sus datos clínicos y espirométricos, así como por el régimen de medicamentos con el que se encontraba Un paciente con síntomas contínuos de asma leve persistente a pesar de tener una terapia de mantenimiento adecuada para ALP deberá manejarse como asma moderada persistente
Depósito del Fármaco con Corticosteroides Inhalados CFC-BDP IDM Exhalado Depositado en orofaringe 1% 94% Depositado en pulmones 4% Adaptado de Leach CL. Int J Clin Pract Suppl 1998; 96: 23-27.
Inhaladores de Polvo Seco PROBLEMA: • No todos los pacientes son capaces de generar los flujos inspiratorios adecuados para su correcta activación. • Algunos niños soplan en lugar de inspirar • Sensación y sabor del polvo en la boca. • Mayor deposición orofaríngea. • Presencia de lactosa como excipiente: lactosa puede ocasionar tos. • Incertidumbre del paciente sobre si recibió o no la dosis.
ABAP Objetivos para su uso: a) Relajar el músculo liso de la vía aérea. b) Probable efecto inhibitorio de neuropéptidos.
ABAP • El uso regular provoca tolerancia a efectos broncodilatadores y no broncodilatadores. • Incrementa la inflamación de la vía aérea. • Se han asociado a un incremento de la mortalidad. • Evidencia desde 1966 a junio 2003. uso regular de B2 agonistas 1-6 semanas contra grupo placebo. Ann Inter Med2004;140:802-813
ABAP Análisis de 6 estudios con distribución al azar, doble ciego, controlados con placebo, 2 semanas de tratamiento con ABAP. Polimorfismo adrenoreceptor B2 Arg-Arg 16 presentaron baja sensibilidad a la respuesta broncoprotectora, comparada con el genotipo Gly-16. Br J ClinPharmacol 2003;57(1):68-75
ABAP Conclusiones • No se usan como Monoterapia • Uso en asma moderada- severa • Asociado a esteroide cuando no hay mejoría con esta terapéutica • No se debe de prolongar su uso • Valorar factores de riesgo
Anti Leucotrienos • Objetivos para su uso: • Actividad anti-inflamatoria en padecimientos alérgicos. • Adicionar a esteroides antes del retiro de estos ó usarlos conjuntamente. • Ahorrador de esteroides.
ANTILEUCOTRIENOS Conclusiones: • Eficacia comprobada en padecimientos alérgicos • Amplio margen de seguridad • Potencia el efecto antiinflamatorio de la terapia antialérgica • Ahorrador de esteroides • Uso como tratamiento profiláctico
Definición: Asma Enfermedad crónica inflamatoria de las vías respiratorias Obstrucción reversible o parcialmente reversible de las vías respiratorias espontánea o con tratamiento Hiperrespuestaa diferentes estímulos Clínicamente: tos, disnea, y sibilancias
Prevalencia México de l948 a l991: de 1.2 a 12.5% Países desarrollados: del 2 hasta el 33%
Epidemiología Atopía - término que define a algunas enfermedades con niveles elevados de IgE asociados a una predisposición genética definida Factor epidemiológico más consistente para el desarrollo de asma en la infancia Factores epidemiológicos que influyen en la prevalencia del asma: edad de inicio, severidad inicial, falta de lactancia materna, introducción temprana de formulas infantiles, introducción temprana de alimentos no lácteos, tabaquismo pasivo, infecciones virales tempranas, presencia de contaminantes ambientales, y el contacto temprano con alergenos ambientales en el hogar
TH-2 Perfil de citocinas que son promotoras del fenómeno alérgico Dominante en la fisiopatología de los fenómenos alérgicos Inducción temprana de éste perfil de citocinascon factores como una deficiente carga de estímulos bacterianos en edades tempranas (teoría higiénica). Basada en: 1) Propensidad de microbios a estimular el sistema inmune Th1, el cual suprime a la inmunidad Th2 2) En el aparente efecto protector de la mala higiene 3) En el probable efecto estimulante de alergia que pueden tener los tratamientos antibióticos en edades muy tempranas 4) En la relación inversa que tienen ciertas infecciones con la alergia, así como el contenido de endotoxina bacteriana en el aire de los hogares 5) En la aparente asociación entre ciertas bacterias de la microflora intestinal y el desarrollo de alergia
Historia evolución natural El 60% de los niños con sibilancias de las vías respiratorias bajas durante los primeros 3 años de vida, persisten con episodios de sibilancias a los 6 años, y tienen de 4 a 5 veces más posibilidades de tener episodios de sibilancias a la edad de 13 años El asma es una causa rara de muerte infantil: 5%