ALDOSTERONE
ALDOSTERONE. 11/10/05 Bruno Fouqueray Service d’Explorations Fonctionnelles Hôpital Tenon. Données classiques sur l’aldostérone. L’aldostérone est une hormone d’origine surrénalienne Qui agit au niveau rénal Et a des effets sur l’homéostasie du Na + et du K + .

ALDOSTERONE
E N D
Presentation Transcript
ALDOSTERONE 11/10/05 Bruno Fouqueray Service d’Explorations Fonctionnelles Hôpital Tenon
Données classiques sur l’aldostérone • L’aldostérone est une hormone d’origine surrénalienne • Qui agit au niveau rénal • Et a des effets sur l’homéostasie du Na+ et du K+.
Données récentes sur l’aldostérone • L’aldostérone a une synthèse extra-surrénalienne (cœur et vaisseaux) • Elle a des effets extra-rénaux (paracrines) • L’aldostérone a des effets génomiques et non génomiques avec des conséquences physiopathologiques importantes dans les maladies cardiovasculaires
Quelques dates • 1563: Bartolomeo Eustacchio décrit la surrénale et ses 2 parties (cortex et médullaire) • 1849: Addison décrit l ’insuffisance sécrétoire, syndrome léthal lié à la destruction des 2 surrénales • 1932: Cushing décrit le syndrome d ’excès de glucocorticoïdes • 1930: la DOC est considérée longtemps comme le « produit actif » • 1930: Facteur hypophysaire de régulation • 1937: différence entre glucocorticoïdes et minéralocorticoïdes • 1940: mise sur le marché de produits à activité glucocorticoïdes avec effets minéralo: désoxycorticostérone et cortisone • 1948: Deane démontre que l’électrocortine est produite par la zone glomérulée du cortex surrénalien après stimulation par un régime pauvre en NaCl et riche en K chez le rat
Quelques dates • 1951: le SRA stimule directement l’électrocortine; effet augmenté par la restriction sodée • 1953: Simpson et Tait cristallisent l’électrocortine: identification de l’aldostérone • 1950: Facteur hypothalamique (CRF) • 1955: Conn décrit le syndrome d’hyperaldostéronisme primaire • Synthèse du facteur hypophysaire 1956 • 1958: Leaf décrit un modèle d’étude de l’activité minéralocorticoïde: monocouche de cellules de vessie de crapaud et mesure des transports de Na et K en réponse à l’aldostérone et ses antagonistes • Fin des années 60: les voies de biosynthèse sont établies • Synthèse du facteur hypothalamique CRF 1981
Généralités • 2 surrénales: au pôle supérieur des reins. Environ 4 g. • 2-3 cm sur 4-6 cm • Corticosurrénale provient du mésoderme: 90% de la masse • Médullosurrénale provient de l ’ectoderme • Les cellules migrent à la 5° semaine et sont en place à la 8° semaine, au dessus du rein. • Naissance: • 1) zone fœtale qui a déjà commencé à régresser et disparaît dans le courant de la première année • 2) zone définitive qui ne sera complètement développée que vers 3 ans en ses 3 couches et augmentera en taille jusqu ’à l ’âge adulte (glomérulée, réticulée, fasciculée) • La taille du cortex dépend de la stimulation par l ’ACTH • Le volume de la glomérulée (15% du cortex) dépend de l ’angio II et du K+
Principaux stéroïdes ayant une activité minéralocorticoïde • DOC: 11 deoxycorticostérone, Naturel, précurseur de l ’aldo 21-hydroxypregn 4-ène-3, 20 dione • CORTICOSTERONE: précurseur immédiat de l’aldo, Naturel, 11b, 21-dihydroxypregn 4-ène-3, 20 dione • TETRAHYDROALDOSTERONE, Naturel, métabolite de l ’aldo, 3a, 11b, 21-trihydroxy 20-oxo 5b pregnane-18 al • 17-HYDROXYPROGESTERONE, Naturel, précurseur du cortisol 17a-hydroxypregn-4ène-3, 20 dione • FLUDROCORTISONE, Synthèse (9a Fluorocortisol) • CORTISOL, Naturel, 11b-17a-21 trihydroxypregn-4ène 3, 20 dione
21 20 18 11 1 1 3 4 Structure Aldostérone: 11b, 21-dihydroxy-3, 20-dione oxo pregn 4 ène 18 al Les stéroïdes de synthèse sont identifiés par leur nomenclature mais ils ont aussi des noms « courants »
PROGESTERONE 16a OH-Pro 11-DEOXYCORTICOSTERONE (DOC) CORTICOSTERONE (composé B) ALDOSTERONE Synthèse Dérivé du CHOLESTEROL PREGNENOLONE 17a Hydroxypregnenolone 17a OH Progesterone Cholestérol: synthétisé dans les cellules surrénaliennes Prélevé à partir des LDL ou des HDL Foie 80% Esters de cholestérol intra-cellulaires 18 HYDROXYCORTICOSTERONE
Synthèse • Mécanisme: si LDL , synthèse de novo et utilisation de HDL. Les LDL viennent des récepteurs de surface. Les complexes se regroupent, passent dans les cellules sous forme de vésicules et fusionnent avec des lysosomes qui contiennent des enzymes de dégradation et relarguent le cholestérol. • Activation par l’ACTH qui augmente • la libération du cholestérol estérifié • La synthèse de novo • La captation des LDL par l’augmentation des sites récepteurs membranaires
Synthèse • Le Cholestérol est alors converti en Pregnénolone qui est le précurseur de toutes les hormones stéroïdiennes des vertébrés. Lieu: mitochondrie • 1ère étape: soustraction de la chaîne latérale du cholestérol et nécessité de NADH, O2 et cytochrome P450 • Importance: étape limitante dans la synthèse des stéroïdes, déterminée par la quantité de cholestérol liée au cytochrome P450 et contrôlée par l’ACTH, l’angio II et le K+ • La Pregnénolone est modifiée dans la glomérulée et la fasciculée. Lieu: reticulum endoplasmique. Chimie: modification des doubles liaisons 4-5. • Pregnénolone Progestérone DOC
Synthèse • Aldostérone est dérivée de la Progestérone via • DOC • Corticostérone • 18 hydroxycorticostérone Possible uniquement dans la zone glomérulée qui contient seule la 18-hydroxystéroïde deshydrogénase qui est responsable de la fonction aldéhyde en C18 et contrôlée par le SRA et le K+ • La DOC peut être synthétisée dans toutes les zones de la cortico-surrénale et en majeure partie dans la zone fasciculée. Des modifications en C18 et C19 aboutissent à des composés à activité minéralocorticoïde fabriqués aussi bien dans la glomérulée que dans la fasciculée.
Synthèse – Résumé2 points importants • Cholestérol Pregnénolone = PRECOCE • A partir de LDL; si : synthèse de novo (utilisation de HDL) peu importante. Activée par ACTH +++, libération d’esters de cholestérol, synthèse de novo, captation du HDL par récepteurs membranaires dont le nombre augmente. • Soustraction de la chaîne latérale après liaison au cytochrome P450, activée par l’ACTH, l’angio II et le K+ dans les mitochondries de la glomérulée et de la fasciculée. • DOC – Corticostérone 18 OH Corticostérone Aldostérone • Dans la glomérulée seulement ; DOC synthétisée partout, activée par SRA et K+ = TARDIF
Régulation de la synthèse • La production d’aldostérone est essentiellement sous la dépendance: • Du système rénine-angiotensine • De la concentration en potassium • Et plus accessoirement • De l’ACTH • De la sérotonine • Certaines étapes de la synthèse, en particulier la synthèse de DOC (dans les 3 zones) sont sous la dépendance de l’ACTH et l’activité s’exerce sur la fasciculée • Les composés en C18 qui proviennent de la glomérulée (18-OH-Cortisol, 18-OH-Corticostérone, 18-oxo-Cortisol) sont sous la dépendance du SRA et de la kaliémie dont l’effet s’exerce aussi à la phase initiale de la synthèse dans la glomérulée
Régulation de la synthèse: angiotensine II • ANGIOTENSINE II • SRA • Sécrétion de rénine: Na, Pression artériole afférente, stimulation b adrénergique • Rénine + angiotensinogène Angio I + enzyme de conversion • Angiotensine II + peptidases Angiotensine III • A II et A III: même activité et même ½ vie • Concentrations différentes (AII 20 fois supérieures à celles d’AIII) • Stimulent à la fois les stades Précoce et Tardif de la synthèse • Mode d’action: Angiotensine II se lie aux récepteurs de surface des cellules de la zone glomérulée avec une affinité d’environ 0.5 nM, le nombre de ces récepteurs augmentant avec la stimulation par l’angiotensine II et la kaliémie. L’hypokaliémie diminue la concentration des récepteurs
LA LIAISON HORMONE-RECEPTEUR: • Ne stimule pas l’adénylate cyclase • Augmente l’hydrolyse du phosphatidylinositol et entraîne la mobilisation du calcium intra et extracellulaire et la stimulation de la PKC • Ce qui entraîne le clivage de la chaîne latérale du cholestérol et active les autres étapes de la stéroïdogenèse (idem ACTH) en particulier la liaison au cytochrome P450. • Donc, par une action différente, l’AII arrive au même résultat que l’ACTH: la liaison au cytochrome P450. • Effet trophique de l’AII sur la glomérulée
Régulation de la synthèse: K+ • L’augmentation de la concentration de potassium stimule la production d’aldostérone et inversement quand la kaliémie baisse il y a diminution de la production d’aldostérone • Delta 0.1 mEq/l modifie le taux de sécrétion indépendamment du contenu en Na et de l’AII; Importance chez l’homme anéphrique • Comme avec l’AII, l’exposition prolongée au K+ a un effet trophique sur la glomérulée et entraîne une sensibilité accrue au K+. Pas d’effet sur la fasciculée et la production de cortisol • Charge en K+ diminue la production de rénine • Déplétion en K+ augmente la production de rénine • Les effets sur la sécrétion de rénine sont inverses de ceux sur l’aldostérone qui prévalent toujours
Régulation de la synthèse: K+ • Stimule à la fois le stade PRECOCE (Cholestérol---- Pregnénolone) et TARDIF (Corticostérone---- Aldostérone) in vivo chez l’animal et in vitro sur des cellules en culture d’animaux soumis à une surcharge chronique en K+. L’hypokaliémie augmente le rapport 18-OH-cortisol/Aldo (témoin de la diminution de synthèse). • Mode d’action probable: dépolarisation de la membrane cellulaire entraîne augmentation de la captation du Ca extracellulaire et de l’hydrolyse des phosphoinositides avec mobilisation accrue du Ca intracellulaire et activation de la PKC et clivage de la chaîne latérale du cholestérol et fixation au cytochrome P450. • Donc, actions de AII et K+ semblables dans la séquence des effets et différentes dans la première étape de la régulation • K+ augmente la captation du Ca et diminue la synthèse d’acide phosphatidique • AII augmente l’hydrolyse du phosphatidylinositol
Régulation de la synthèse: ACTH • Effet réel: si administration, augmentation transitoire de la libération d’aldostérone • Mais l’hypophysectomie n’a aucun effet immédiat • L’administration continue d’ACTH chez le chien entraîne une diminution de la taille de la glomérulée et de sa réponse à l’ACTH et à l’angiotensine II • Le stress augmente l’ACTH et l’aldo, phénomène supprimé par l’hypophysectomie. • Mécanisme: l’ACTH stimule la conversion cholestérol– pregnénolone ainsi que les stades plus tardifs en augmentant la liaison du cholestérol au cytochrome P450. • Mode d’action: récepteur membranaire et activation de l’adénylate cyclase et de la PKA. • A ce point, l’action sur le cholestérol est la même qu’avec tous les stimuli de la synthèse des stéroïdes
Régulation de la synthèse: autres facteurs • Inhibiteurs: ANP, somatostatine, dopamine, ouabaïne, androgènes, glucocorticoïdes • Activateurs; aMSH, prolactine, vasopressine, H+, NH4+, sérotonine, histamine • Déplétion sodée: l’effet du Na est-il direct ou via l’angio II? La synthèse d’aldostérone induite par l’angio II est modulée par l’apport sodé. Un régime riche en Na inhibe la réponse aldo à de faibles doses d’angio II perfusée, comparée à un régime pauvre en Na. L’effet d’un régime pauvre en Na peut être reproduit par l’administration exogène de rénine et d’angio II. Le blocage du SRA abolit l’effet stimulant du régime pauvre en Na. • La restriction sodée et la surcharge en K stimulent l’activité de l’aldostérone synthase (étape tardive).
Devenir de l’aldostérone • Production: jugée sur les urines de 24 heures où on dose le 18-glycuronide. Par acidification, il libère l’aldostérone libre qui est mesurée par RIA • UV aldo: 5-15 mg/24 h • Production: 100 à 200 mg/24h, volume de distribution 40% Poids Corporel • Concentration plasmatique mesurée sur sang hépariné ou EDTA après extraction et séparation par chromatographie puis dosée par RIA. Normale de 40 à 120 pg/ml en position couché • Production influencée par la balance K+ et le régime sodé • Concentration influencée par la production, la dégradation hépatique et l ’excrétion
Rythme de sécrétion • Max: 0 à 8h30 • Min: 16h30 à 23h Modifications de la sécrétion • Tout ce qui affecte le SRA, le K+, la concentration d ’ACTH quelle que soit l ’heure • Déplétion sodée, DEC • Position debout • l ’occlusion carotidienne • l ’exercice physique • constriction de la veine cave
Modifications de la sécrétion • Toute stimulation du SRA entraîne une stimulation de la sécrétion d ’aldostérone • L’hyperkaliémie et l’augmentation de l ’ACTH stimulent l ’aldo • A l ’inverse: l ’hypokaliémie, la charge en sel et l ’insuffisance hypophysaire prolongée inhibent la sécrétion d ’aldostérone
Dégradation de l ’aldostérone • RAPIDE: 1/2 vie: 15 min max; clearance métabolique = 1.5 l/min. Epuration hépatique presque totale en 1 passage. • Clearance métabolique sensiblement égale au débit plasmatique hépatique • environ 0.5% libre dans l ’urine • 35% excrétés comme glycuronide de tétrahydroaldostérone, soluble • 20% comme glycuronide du composé en 18: « acide-labile conjugué » ou « 3-oxo-conjugué » • L ’aldostéronurie mesure les 3 composés • Augmente la clearance métabolique: hyper T3, augmentation du flux hépatique • Diminue la clearance métabolique: hypo T3, pathologies diminuant le flux sanguin hépatique
Etat de l ’aldostérone dans la circulation • Pas de protéine vectrice spécifique connue pour lier spécifiquement l ’hormone avec une haute affinité • Aldo faiblement associée aux protéines plasmatiques: albumine 60% et CBG 20% ainsi qu ’aux GR • La forme libre est active mais la liaison est faible; dissociation rapide et disponibilité immédiate dans les tissus cibles • La liaison à la CBG est d’autant plus grande que le cortisol est bas et est solide (résiste à la traversée hépatique et diminue la clearance métabolique de l ’hormone)
Action physiologique des Minéralocorticoïdes • Régulation de la balance Na+ K+ H+ • Tissus cibles: rein, intestin, Glandes salivaires et sudoripares, cœur, endothélium vasculaire et cerveau • REIN: le + important • CN « connecting tubule » tube distal • CLC collecteur cortical • CLM collecteur médullaire • Effet permissif sur la réabsorption d’eau due à l ’ADH dans le collecteur cortical
Structure générale des épithéliums transportant des électrolytes • 1 seule couche cellulaire • Jonctions serrées • transports paracellulaires et transports transcellulaires • Transport transépithélial VECTORIEL
Action physiologique des minéralocorticoïdes • Insuffisance en aldo: réabsorption Na+ UNa+ • Déshydratation extracellulaire, Hyperkaliémie Acidose métabolique • Excès d ’aldo : sécrétion K+ et H+ UK+ • Volume extracellulaire Hypokaliémie Tendance à l ’alcalose
Réabsorption du Sodium • Seulement une faible partie du Na+ filtré est réabsorbée sous l ’effet de l ’aldo dans le distal, mais importance capitale. La diminution du Na+ excrété ne s ’observe que si la charge en Na+ est faible car l ’augmentation de la réabsorption est négligeable comparée à la quantité de Na+ perfusant le collecteur quand le débit de Na+ est important. • L ’augmentation du Na+ retenu est limitée si le rein et le cœur sont normaux en raison du phénomène d ’ »échappement ». Le rein diminuant la réabsorption du Na+ filtré: apport Na+ = excrétion Na+ • Si oedèmes, I. cardiaque, cirrhose, Sd néphrotique, pas de réponse normale et pas d’échappement. L’hyperaldostéronisme secondaire augmente la rétention sodée: augmentation du VEC et oedèmes
Réabsorption du Sodium • Le Phénomène d ’Echappement: • ANF stimulé par l ’expansion du VEC et augmente la diurèse sodée • Augmentation du débit cardiaque: FSR DFG • charge Na+ filtré • excrétion sodée • Réabsorption proximale de Na+ par augmentation de la pression interstitielle et diminution de la capacité tubulaire de réabsorption du Na+ • Stimulation de la synthèse de Prostaglandines et de la Kallicréine qui ont un effet natriurétique
Excrétion d ’H+ • La baisse du pH urinaire est indépendante du Na+ et du K+. Elle entraîne une augmentation du gradient de pH entre la lumière tubulaire et le sang. • Une partie du Na+ réabsorbé est échangée contre H+, ce qui accélère la fuite d ’H+. • Entrée de H+ dans les cellules contre le K+ perdu dans les urines • La déplétion en K+ accroît l ’excrétion d ’H+ en augmentant la production de NH3 et en diminuant l ’échange Na+-K+ au bénéfice de Na+-H+. • L ’alcalose est masquée par la diminution de la réabsorption proximale des HCO3- en raison de l ’expansion volémique. A l ’inverse, dans l ’insuffisance en aldo, il y a une augmentation de la réabsorption proximale d ’HCO3-, une augmentation du pH urinaire et une baisse de l ’AT et du NH3 ACIDOSE
Sécrétion de Potassium • Elle dépend largement de l ’apport en Na+ • MAIS n ’est pas couplée avec la réabsorption de Na+ • La réabsorption de Na+ augmente la DDP entre la lumière et le liquide péritubulaire diffusion passive de K+ vers la lumière tubulaire électronégative. Si Na+ diminue, Na+ distal diminue ++, pas d ’électronégativité luminale et pas de sécrétion de K+
Ca++ et Mg++: leur excrétion est influencée par les minéralocorticoïdes. Elle est augmentée dans l ’excès d ’aldo vraisemblablement par réduction de la réabsorption proximale par expansion du Volume ExtraCellulaire. • Ils n ’affectent pas de façon notable directement: • l ’excrétion de l ’eau • le DFG et le FPR • la production de rénine • Tissus extra-rénaux: les actions sont identiques. Importance pour le colon chez le sujet anéphrique dans la lutte contre l ’hyperkaliémie
Régulation de la perméabilité au Na+ de la membrane apicale • Canal sodique: conductance faible, interaction avec l’amiloride • Aldo active les canaux conductifs par (i) accroissement de la synthèse, (ii) activation de canaux inactifs, (iii) augmentation de la durée d’ouverture • Identification – caractérisation du canal sodique: PM > 700 kDa avec 6 sous-unités. L’une de 150 kDa est le récepteur de l’amiloride • Régulation de la perméabilité au Na+ de la membrane basolatérale • Pompe Na-K ATPase: couple l’énergie libre contenue dans ATP à la translocation de Na+ et K+ à travers la membrane. • Aldo augmente l’activité de la pompe.
Transport du K+: • En partie via la pompe Na+/K+ dans les cellules principales; entrée 3K+/sortie 2Na+ et canaux K+ à la membrane luminale et baso-latérale. La sortie est liée à la concentration intra-cellulaire donc à l’activité Na-K ATPase • Action de l’Aldo 1) augmente l’entrée de Na et la sortie de K+ par les canaux K+ 2) stimule la Na-K ATPase et 3) accroît la conductance luminale au K+ • Transport d’H+: • Stimule la génération du tampon NH3 • Accroît la sécrétion de H+ par les cellules intercalaires de type A qui contiennent une H+ATPase luminale • Lié à l’activité des cellules principales qui crée le delta électrique favorable
Mécanisme cellulaire • Récepteur cytosolique de l’aldostérone: présent dans tous les tissus cibles. In vivo, identique à celui des glucocorticoïdes mais affinité supérieure pour l’aldostérone et la DOC à celle des glucocorticoïdes. Localisé dans le collecteur cortical et médullaire (Kd 0.5 nM et 50 nM) • Stéroïde entre dans la cellule et se lie à son récepteur spécifique puis le complexe migre vers le noyau où il se lie à la chromatine et entraîne l’augmentation ou la diminution de la transcription de gènes. • L’aldostérone exerce sa réponse par l’intermédiaire de protéines synthétisées par les ARNm régulés par les minéralocorticoïdes • A noter que les cellules cibles rénales possèdent des récepteurs glucocorticoïdes et les concentrations en cortisol sont 100 fois supérieures à celles d’aldostérone.
3 ATP R N 2 1 A A A A Cellules du canal collecteur
Agonistes et antagonistes • Nombreux stéroïdes naturels ont une activité agoniste: Corticostérone et DOC • Stéroïdes synthétiques: 9a Fluorocortisol = thérapeutique de remplacement de l’aldostérone et de la DOC. • Antagonistes: composés naturels: Progestérone. Quand les concentrations plasmatiques sont élevées: antagoniste. • Agonistes non stéroïdes: • Réglisse (boissons anisées sans alcool, antésite, coco) et Carbenoxolone = acide glycyrrhizique = inhibiteur de la 11b hydroxystéroïde déshydrogénase • Antagoniste non stéroïdien: spironolactone: bloque synthèse en 11b et inhibiteur compétitif de l’aldostérone sur son récepteur
Interactions entre Aldostérone et d’autres hormones • ADH: • activité des canaux sodiques apicaux • Aide au recrutement de canaux pré-existant dans un pool sub-apical; mécanisme inconnu • ANP: • Inhibe la sécrétion de rénine • Inhibe la synthèse d’aldostérone directement • Intervient dans le phénomène d’échappement • Même site d’action • T3: • Inhibe la réponse tardive à l’Aldostérone • Altère les propriétés de la membrane luminale
Insuffisance en aldostérone • réabsorption distale du Na+: VEC • réabsorption du K+: hyperkaliémie • réabsorption du H+: acidose • Soit isolée soit associée à une baisse du cortisol (Addison, insuffisance hypophysaire, blocs enzymatiques). • Il s’agit soit d’un défaut de synthèse ou de réponse à la stimulation en particulier après intervention pour hyperaldostéronisme ou déficit en K+ • Hyporénine-hypoaldo: hyperkaliémie + acidose métabolique. TT 9a + furosémide.
Excès d’aldostérone • réabsorption du Na+ filtré VEC • excrétion du K+: hypokaliémie • excrétion des H+: alcalose • Hyperaldostéronisme primaire (Syndrome de Conn). Phénomène d’échappement au Na+ HTA • Hyperaldostéronisme secondaire. Pas de phénomène d’échappement. • Pas d’HTA: toutes les causes de diminution du VEC: vomissements, diurétiques, diarrhées, laxatifs, régime désodé. Normalisation de la kaliémie si VEC normal • Avec HTA: VEC normal ou diminué Mais angiographie et hyperrénine-hyperaldo. IEC.
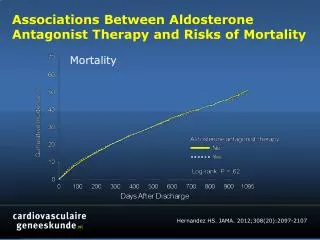
Effets non épithéliaux de l’aldostérone • Jusqu’aux années 90, l’aldostérone a une cible: le rein • 1950: selye et coll.: l’aldo est à l’origine de processus inflammatoires, synthèse de collagène, fibrose et nécrose • 1998: mise en évidence d’une synthèse extra-surrénalienne de stéroïdes: cerveau, cœur, vaisseaux avec actions autocrines-paracrines (présenced’ARNm d’aldo synthase et du récepteur MR. Dans le cœur, synthèse induite par l’angio II et les variations d’apport Na et K • Chez le rat: synthèse d’aldo en post-IDM avec lésions de fibrose périvasculaire et cardiaque. L’excès chronique d’aldo avec apport sodé augmenté entraîne une fibrose cardiaque. De plus, la spironolactone protège de la fibrose cardiaque des rats uninéphrectomisés recevant un régime riche en NaCl • Chez l’homme: HVG et hyperaldo I; activation chronique du SRA dans l’insuffisance cardiaque et amélioration du pronostic par IEC et ARA2; études RALES et EPHESUS
Points importants (1) • Effecteur du SRA impliqué dans l’homéostasie potassique et sodique et en physiopathologie (HTA, insuffisance cardiaque et hépatique, maladie rénale chronique) • Site de sécrétion: glomérulée surrénalienne • Cholestérol plasmatique: point de départ de la cascade de biosynthèse • L’aldostérone circule sous forme libre • K+, angiotensine II et ACTH: 3 principaux facteurs régulant la sécrétion. ANF, inhibiteur de la sécrétion • Action minéralocorticoïde sur les tubules distal et collecteur du néphron (cellules principales et intercalaires) • Excrétion de K+ contre réabsorption de Na+
Points importants (2) • Le phénomène d’échappement rénal aux minéralocorticoïdes • Transfert passif de Cl- et sécrétion d’H+ • Actions du couple aldo-récepteur: synthèse de la SGK, augmentation du Na+ intracellulaire et de l’activité de la Na-K ATPase • Spécificité d’action liée à la présence de la 11-b-OH-SD • Synthèse extra-surrénalienne (cœur et vaisseaux) et actions extra-rénales • Implications de l’inhibition spécifique de l’action de l’aldostérone dans le traitement de l’insuffisance cardiaque et de la maladie rénale chronique