Autori
Implicarea medicului de familie î n activitatea de preven ţ ie , depistare ş i urm ă rire a pacientelor cu tumori î n sfera genito-mamar ă . Studiu clinic î ntre anii 2005-2009. Autori Dr . Herdea Valeria - medic primar medicin ă de familie , C.M.I. “ Dr. Herdea Valeria ”

Autori
E N D
Presentation Transcript
Implicareamedicului de familieîn activitatea de prevenţie, depistareşiurmărire a pacientelor cu tumoriîn sferagenito-mamară.Studiu clinic întreanii 2005-2009 Autori Dr.Herdea Valeria-medic primarmedicină de familie, C.M.I. “Dr. Herdea Valeria” Dr. Herdea Laura-medic specialist medicină de familie, C.M.I. “Dr. Herdea Valeria” Dr. Herdea Lidia -rezidentdiabet,metabolismşiboli de nutriţie,Institutul “N.Paulescu” HerdeaAlexandru-Dan - student anul I medicină generală, UMF “Carol Davila” HerdeaTeodor - cercetător stiinţific, terapeutinforenergetician Dr. Dobrea Andrei – Dr. DimaVlad– Dr. EftimeAlexandru, medicirezidenti MF
Motto ”Numaiîmpreunăputemdeveniputernici!”
Cuprins • Introducere • Particularităţi ale munciimedicului defamilie • Medicina de familieîntre ideal şireal.Echipa • Studiu clinic 2005-2009. Rezultate • Prezentarecaz clinic • Concluzii
1.Introducere • Definiţie • “Disciplină academicăşiştiinţifică, care are propriul său conţinuteducaţional,care desfăşoară o activitate clinicăşi de cercetarebazatăpedovezişiesteorientată cătreasistenţă medicalăprimară” (Conferinţa Wonca, Londra 2002)
2. Particularităţi ale munciimedicului de familie • I. Urmăreştepacientulîn toateetapele sale de viaţă. • II. Are onoarea, darşiimensaresponsabilitatede a fiimplicatîn supraveghereastării de sănătate a întregiifamilii. • III. Empatia vine din faptul căîl localizezipepacientîntr-un context special: copiii, soţul/soţia, adeseaşipărinţii, situaţie care schimbă automat raportul medic-pacient, previi/tratezişi eşti alături de el ajutându-l să-şiînfruntesuferinţa. • IV. “Solitudinea” : tuşipacientul tău.
3. Medicina de familieîntre ideal şi real Varianta ideală Echipa Echipa
3. Medicina de familieîntre ideal şi real Contacte Echipa MF
3. Medicina de familieîntre ideal şi real • Anamneza • Examen Clinic • Investigaţii paraclinice • eco-abdomino-pelvin • citologie vaginală • examen clinic de laborator • Consulturiinterdisciplinare: • Obstetricăginecologie • Oncologie • Psihologie • Terapii alternative
3. Medicina de familieîntre ideal şi real • Dotare minimă : -masăginecologică/instrumentar -sterilizator -ecograf cu sondă abdominală -consumabile • Competente: -ecografie generală
3. Medicina de familieîntre ideal şi real • Metode de lucru • Anamneza • Examen clinic general • Examen local mamar – 1/an/16-64 ani • Ecografiepelvină/mamară • Examen clinic de laborator • Consulturiinterdisciplinare • Grupuri de sprijin
3. Medicina de familieîntre ideal şi real • Avantajele formăriiechipei • Mediculcoordonator s-arputeaconcentramaimultpepacienţi • Mai puţin timppierdutpentruparteabirocratică • Eficientizareasistemului de programări/consultaţii/statistici/raportări • Iniţierea de proiecteştiinţifice/studiiclinice
3. Medicina de familieîntre ideal şi real • Dezavantaj major • Implicareatinerilormedicispecialişti/rezidenţi/studenţi nu esteusoarăpentru cănu existăposibilităţimaterialesuficientepentru a-iremuneracorespunzător pregătiriilor(fondurispeciale, stimulente) • Exemplu : din 5 rezidenti MF • 2 se reprofilează • 2 rămân pe MF • 1pleacăîn afară
3. Medicina de familieîntre ideal şi real • Varianta ideală - încadrareatinerilormedicispecialişti la nivel de cabinet de medicină de familie, acolounde numărul de pacienţidepaşeşte 2500-3000 de pacienţi, acordându-se o creştere a venituluicabinetului din care săreiasă o salarizare decentăpentrumedicul tânăr.
3. Medicina de familieîntre ideal şi real • Varianta reală– medicului specialist încadrat la C.M.I. îirevine un salariu de maxim 1000 ronimpozabili (~650 ronîn mână!) – un salariudemnpentru 21 de ani de şcoala!!!
3. Medicina de familieîntre ideal şi real • N.B. : relaţia de parteneriatînseamnă săporţi o negocierereală, pepicior de egalitate, implică - respect - transparenţă - corectitudine - respectareaintereselorelementare a celor care suntin primul rând afectaţi: Pacienţii !
3. Medicina de familieîntre ideal şi real • Varianta reală medicul de familie + asistent medical
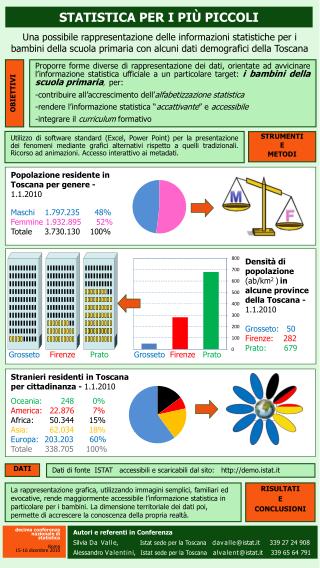
4. Studiu clinic întreanii 2005-2009 • Studiul include 135 de paciente cu vârsteîntre 16-64 de aniprezentândafecţiunibenigneşimaligneîn sferagenito-mamară. • În intervalul de 5 aniîntre 2005-2009 în cadrulCMI Dr. Herdeaau fosturmăriţi un număr de 64.776 de pacienţi cu vârsteîntre 0-95 de ani. • Pentrulotul de vârstăîntre 16-64 de ani s-au înregistratîn medie 3500 de consultaţii pe an (~17.400 de consultaţii/5 ani)
4. Studiu clinic întreanii 2005-2009 Număr total de consultaţii/5 ani = 64.776
4. Studiu clinic întreanii 2005-2009 • Adresabilitatepentruproblemeîn sferagenito-mamarăintre 16-64 de ani • 3500 de consultaţii/femei/an/850 de CNP-uridin care: • 1925 consultaţii/an pt afecţiuniîn sferagenito-mamară =55% • 160,41consultaţii pelună • 40,1femeiconsultate/săptămână • 8 femeipe săptămână se prezintăpentru consult avândprobleme severe în sferagenito-mamară!!
4. Studiu clinic întreanii 2005-2009 Diagramaconsultaţiiloranualepentrugrupa de vârstă 16-64 de ani 945 665 595 525 350 210 140 70 770 de consultaţii
4. Studiu clinic întreanii 2005-2009 • Diagramaconsultaţiilor săptămânalepentrugrupa de vârstă 16-64 de ani Afectiunisecundare= afectiunidobanditepeparcursultratamentuluitumorilorinitiale + a 2-a tumora
4. Studiu clinic întreanii 2005-2009 • În intervalul 2005-2009 au fosturmărite • 135 de paciente • perioadamedie de urmărire: 1 an şi 6 lunifiecare • Afecţiuniurmărite : • Sân - tumoribenigne -fibroadenoame - tumorimaligne - carcinomductalinvaziv, carcinom lobular. • UtersiOvar- Tumoribenigne: -fibroame,ovarepolichistice • -Tumorimaligne- adenocarcinoame
4. Studiu clinic întreanii 2005-2009 • Rezultate
4. Studiu clinic întreanii 2005-2009 Cu ce ne confruntăm? 1. Afectiuni pre-existente • La majoritateapacientelor din tabelul anterior au fostprezente in antecedentelepatologice – afectiuni legate de sarcini, avorturispontane, infertilitateprimara, avorturi la cerere, infectiigenitale 2. Comorbiditatipeperioadatratamentuluibolii de baza • Afectiuni ale aparatului respirator : fibrozapulmonara post iradiere, bronsiectazii, ICRS,bronsiterecurente • Afectiuni ale aparatuluidigestiv : gastrite, ulcere, RGE, hepatopatiicronice (virus C+B) • Afectiuni ale SNC : anxietati, nevroze,depresii • Tulburari legate de menopauzaindusa chirurgical • Afectiuni ale aparatuluilocomotor:artralgii severe, osteoporoza
4. Studiu clinic întreanii 2005-2009 Metoda de lucru • Ceputem face? • Munca in cabinet s-a axatpe : • Prevenție • Depistareprecoce • Urmărire - Supraveghere
4. Studiu clinic întreanii 2005-2009 • Prevenţie • Educaţie medicală a pacientelorprivitor la: • Igiena sexualăelementară – evitareacontactelorsexualeneprotejate, evitareaavorturilor, folosireamijloacelor contraceptive pebază de recomandărimedicale • Prezentare la control periodic şiîn timputil la apariţiaunor formaţiuni la nivelul sânului
4. Studiu clinic întreanii 2005-2009 • Autopalpare sân – în prima zi de dupăciclul menstrual
4. Studiu clinic întreanii 2005-2009 II. Depistare precoce • Examen clinic general – min. 1 dată/an • Examen clinic local – mamar, pelvin • Exameneparaclinice - ecopelvin - citologie vaginală • Trimitere către medic ginecolog, oncolog,psiholog, terapeut de terapii alternative
4. Studiu clinic întreanii 2005-2009 III. Urmărire – Supraveghere • Control periodic • Consult ginecologic(atenţie feedback de la medic ginecologînspre medic de familie ! – dificil, incă) • Atenţie la afecţiunipreexistenteşicomorbidităţisurveniteîn evoluţiabolii de baza • Suportpsihoafectival pacientului • Cine se implică? • Cumrezolvăm problemasingurătăţii pacientului in faţa bolii? • Consilieresi suport antefinem • Implicareafamilieipacientului(aspecte medico-legale!) e)Constituireagrupurilor de sprijinpentrupaciente-implicareafamiliei, psihologului, medicilorginecolog,oncolog,fostelorpaciente care au depășit stadiul de boalăactivă,terapeuți de terapii alternative.
4. Studiu clinic întreanii 2005-2009 Ce nu putem face? • Nu putemdepășicadrul medico-legal în baza căruia functionăm(atenție la cazuri de malpraxis) • Nu dispunem de suficient personal, timpșimijloacematerialepentru a putea duce o luptăeficientă cu actualelementalități(pacient, familie,colegimedici,societate) • Nu există din păcate, încă, o comunicarecelpuțin decentă, cu colegii de altespecialități la care ajungpacientelenoastre(nu existăcomunicareniciîntrecolegii de specialitățidiferite care au în îngrijire un acelașipacient!). Necesară fișa electronică !
5. Prezentarecaz clinic Prezentarecaz clinic • Pacienta- M .C. vârsta 36 ani • AHC - tatăl –cancer pulmonar • APP- 2 avorturi la cerere • Istoriculbolii • Decembrie 2006, pacienta rămâne însărcinată, sarcinădorită.Din exameneparaclinice notăm trombocitopenie113000, în rest în parametriinormali. La data de 27.02.2007 se constatăoprireaîn evoluție a sarciniiși se practicăcuretajuterin + ex histopatologic al fragmentelorrecoltate.Nu se susține diagnostic de molăhidatiformă. • Pacientaesteîndrumatăîn serviciul de hematologieunde se infirmăsuspiciunea de trombofilie. • Efectueazăteste pt sdr. Torch-rez .negativ
5. Prezentarecaz clinic • Mai 2007 : pacienta rămâne însărcinată din nou, sarcinăoprităîn evoluțieîn iulie 2007, se practicăcuretajuterin + examenhistopatologic al fragmentelorrecoltate. Se infirmămolahidatiformă. • Testele de hematologie, imunologie, Torch negativ • În data de 4.11.2007pacienta se prezintăpentru consult acuzândprezența uneiformațiuni la nivelul sânuluidrept,cadran extern
5. Prezentarecaz clinic • Se efectueazăecografiemamarăși genitală, mamografie, determinare CA 15-3 =42,03 (v.n. = 0-25 u.ml.), CEA = 1,13 (v.n. = 0-3,4ng/ml) • Diagnostic : anomaliemamograficășiecografică suspectă de malignitate • 25.01.2008 - Se efectueazăpuncție aspirativă cu ac fin, rezultatnegativ • 06.02.2008 – Se practicăsectorectomie sân drept (HP amânat la 24h din lipsă de anatomopatolog!) • 07.02.2008 – Se reintervinechirugical, se practicămastectomiedreaptă radicalămodificată de tip MADDEN cu limfadenectomieaxilarădreaptă. • Rezultathistopatologic: Carcinom lobular “In situ” + Carcinomductalinvaziv + Carcinom lobular invaziv
5. Prezentarecaz clinic • Din 18 ganglioniexaminați, 11 suntinvadați • 17.03.2008anexectomie bilateralăîn scophormonosupresiv • 25.03.2008Clinica de Oncologieîncepetratamentulcitostatic + radioterapie • 09.06.2008estediagnosticată cu infecție cu VHC + VHB • 20.02.2009 – 15.01.2010 primeștetratament cu Pegasys 180mcg/sapt+Ribavirina 6 tablete/zi
5. Prezentarecaz clinic • 20.03.2009 – L=1400 , HGB=10,7, T=105000 ; Se introduce Neupogen • 03.04.2009 – L=1500, T=104000; Se introduce Eritropoietina • 11.05.2009 – HCVRNA devinenedetectabil • 15.01.2010 se oprescNeupogen + Eritropoietina • 07.01.2010 – CT torace + abdomen + pelvis – examene CT normaledpv oncologic. Fibrozapulmonarădreaptăpostiradiere, cu constituireaunorarii de bronsiectaziicilindrice
5. Prezentarecaz clinic Valori normale : 0-25 u.m/ml
5. Prezentarecaz clinic • Particularitateacazului • Asociereacancerului de sân cu hepatita B si C (dobânditeiatrogen) • Lipsa de comunicareeficientăîntrecolegi de diverse specialități (chirurg-anatomopatolog, oncolog-infecționist cu efectenedoriteasupraevoluțieiafecțiunii de bază • Patologiesecundară – suprapusăpeafecțiunea de bază – fibrozapulmonară, bronșiectazie, ICRS recurentă, gastroduodenită, tulburareanxios-depresivă • Rolulgrupului de sprijinîn susținereapsiho-emoțională a pacientei (medic, psiholog, preot, terapeut de terapii alternative, familie)
6. Concluzii • Recomandăm a se pune accent pe: • Formareauneiechipe la nivel de cabinet cu implicareamedicilortineri • Dotareminimă a cabinetuluisi obținerea de competente/atestatepentru a puteautilizaaparaturăperformantă • Colaborare cu altespecialități,carențele de comunicaredevinsursă de erorimedicaleși au implicații medico-legale • Fișa electronică a pacientului-la care săaibăacces toțimediciiimplicațiîn tratareapacientului, comunicareatelefonicăsau via internet
6. Concluzii 5. Ce face medicul de familie? • Previne=educă; depistează; trimite/creeazăreteaua (condiție de bază: săaiunde, săai la cine și sătrimiți la timp!) • Trateazăafecțiunilepreexistente, secundarebolii de bazăsauinduse de tratament • Urmăreșteșiîn limitaposibilităților,devineliantîntrepacientși toțiceilalțicolegiimplicațiîn tratareaacestuia. • Initiazăformareagrupurilor de sprijinpentrupacienteșifamiliilorlorșiișisusținepacientulîn luptasapentru VIATĂ!
6. Concluzii • Echipa CMI Dr. Herdea Valeria
6. Concluzii • Cabinetul
6. Concluzii • Cabinetul
6. Concluzii • Cabinetul
6. Concluzii • Cabinetul
6. Concluzii • Cabinetul
6. Concluzii • Cabinetul