Tejido conectivo
Dra. Elena Morales Casasola Patóloga Área de Histología Fase I, Facultad de Medicina Universidad de San Carlos de Guatemala. Tejido conectivo. TEJIDO CONECTIVO. “Tejido de sostén”: (Tejido conectivo) “Esqueleto” que sostiene otros tejidos y órganos Es el medio interno del organismo:


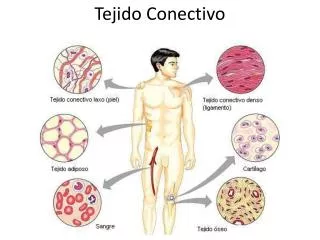
Tejido conectivo
E N D
Presentation Transcript
Dra. Elena Morales CasasolaPatólogaÁrea de HistologíaFase I, Facultad de MedicinaUniversidad de San Carlos de Guatemala. Tejido conectivo
“Tejido de sostén”: (Tejido conectivo) • “Esqueleto” que sostiene otros tejidos y órganos • Es el medio interno del organismo: • A través de él se realiza todo intercambio de sustancias entre el sistema vascular sanguíneo y los epitelios. • Se desarrolla a partir del mesodermo embrionario, con excepción del de la zona cefálica, que se origina de cresta neural • Hay formas especializadas: • Adiposo • Cartilaginoso • Óseo • Sangre Definición
1. Sustancias extracelulares, que en conjunto forman la matriz extracelular (en su mayor parte secretada por los fibroblastos del propio tejido) 2. Células: • Fijas • Migrantes Composición: 2 grandes componentes
La matriz extracelular se compone de: • Fibras, incluidas en una matriz amorfa que contiene líquido tisular. • Las fibras se dividen en 3 tipos: • Colágeno • Reticulares • Elásticas • La matriz amorfa se compone de: • Geles muy hidratados de glucosaminoglucanos y proteoglucanos • Glucoproteínas adhesivas: fibronectina. laminina y otras
Fijas: son propias del tejido conectivo • fibroblastos, • células reticulares, • células mesenquimáticas y • adipocitos. • Migrantes: migran desde la sangre al tejido conectivo • monocitos, • macrófagos, • células dendríticas, • linfocitos, • células plasmáticas, • granulocitos eosinófilos y neutrófilos • mastocitos. Células
Según la cantidad relativa de componentes extracelulares de la matriz y los distintos tipos de células, se clasifican en: • Laxo • Denso: • Irregular • Regular • Elástico • Mucoide • Reticular Tipos de tejido conectivo (...diferenciar de las formas especializadas)
Características: • Rico en células, blando, cede a la presión . • Fibras entretejidas de forma laxa, en todas direcciones. • Ricas inervación e irrigación. • Amplia distribución, no muy especializado. • Tiene todos los componentes extracelulares y tipos celulares del tejido conectivo. • Localización: • Principalmente lámina propia de órganos huecos. • En la glándula mamaria hay denso y laxo Tejido conectivo laxo Lámina propia T.C. denso T.C. laxo Estroma de lobulillo mamario
Predominan las fibras en relación a las células y la matriz amorfa. • Hay irregular y regular • Denso irregular: • Grandes cantidades de fibras de colágena. en gruesos haces entretejidos en una red tridimensional. • Localización: dermis y cápsula alrededor de órganos. Tejido conectivo denso
Denso regular • Se observan haces de fibras de colágeno en disposición paralela bien ordenada. • Localización: • Estructuras de fuerza y tracción: • tendones, ligamentos, fascias (membranas que rodean y separan los haces musculares), aponeurosis (membranas donde comienzan o se insertan los músculos) TENDÓN LlGAMENTO
Tejido conectivo elástico: • Haces paralelos agrupados de fibras elásticas • (ligamento cervical posterior, ligamento amarillo, ligamento laríngeo) Ligamento cervical posterior
Tejido conectivo mucoide: • Amplia distribución en el feto: • Debajo de la piel y en gelatina de Wharton del cordón umbilical • Después del nacimiento: sólo en pulpa dentaria • Células grandes en relación al fibroblasto, con fibras colágenas. • Se tiñe como la mucina (metacromática)
Localización: médula ósea y tejido linfoide. • Composición: red de fibras reticulares anastomosada Tejido conectivo reticular
Fibras Matríz Amorfa Sustancia extracelular
Fibras colágenas son las más frecuentes del tejido conectivo (colágeno: proteína más abundante del mundo animal) • De 1 a 10 mu de grosor • Rayado longitudinal en las más gruesas: • Debido a que están compuestas por fibrillas de 02. A 0.5 um diámetro • Consisten de microfibrillas paralelas de 50 nm (MET) • Son la unidad fibrilar del colágeno Fibras de colágeno HE TRICROMICO
Estructura molecular: • Unidades más pequeñas de tropocolágeno • Compuestas por 3 cadenas polipeptídicas, llamadas cadenas Alfa. Microfibrillas de colágeno
Más de 20 tipos diferentes de tropocolágeno: • I a XX • Dos grupos: a. Microfibrillas con bandas transversales: forman fibrillas y bandas de colágeno b. Microfibrillas sin bandas transversales: No forman fibras, sino reticulados filamentosos de moléculas de tropocolágeno Tropocolágeno
Formadas por los tropocolágenos tipos I, II, III, V y XI. • Tipos I, II y III: • Colágenos “clásicos” • Formadores de fibrillas • 80-90% del colágeno del organismo • Forman fibras visibles con microscopio óptico • Colágeno tipo I: • Más común en el organismo • Parte de dermis, vasos sanguíneos, tendones y huesos • Colágeno tipo III: • Muy difundido, usualmente acompaña al tipo I • También forma parte de fibras reticulares microfibrillascon bandas transversales
Tipos IV y VI de colágeno • Tipo IV: • Sólo en láminas basales • Tropocolágeno forma reticulado tridimensional filamentoso • Tipo VI: • Poco frecuente • Forma reticulados filamentosos que rodean nervios y vasos sanguíneos. Microfibrillassin bandas transversales
Función: fortalecer el tejido conectivo • Proteína más abundante en el mundo animal. • Representa alrededor de la tercera parte del total de proteínas del organismo. • Forma fibras flexibles: • Permiten cierta movilidad • Gran resistencia a la tracción en sentido longitudinal: • Elásticas, pero rígidas. Función del colágeno(kolla, pegamento; gennaein, generar)
Muy delgadas, forman redes y no haces (reticulum: diminutivo de lat. rete, red) • Sólo se visualizan con tinciones de plata, como delicadas hebras negras. • Microscopio electrónico: • Escasas microfibrillas muy delgadas, con la misma estructura periódica que el colágeno • En su mayor parte compuestas por colágeno tipo III, con menor cantidad de tipo I. • Cubiertas de proteoglucanos Fibras reticulares
Rodean adipocitos y células musculares lisas • Debajo del endotelio en capilares • Forman retículo del tejido linfoide y médula ósea • Rodean células parenquimatosas de las glándulas • Forman parte de la lámina reticular de las membranas basales Fibras reticulares: localización
Hebras muy delgadas (0.2-1.0 um) y refringentes • Se ramifican y anastomosan para formar red • En fresco dan tonalidad amarilla • Se tiñen mejor con orceína (marrón rojizo) Fibras elásticas
Contienen microfibrillas, que se organizan en haces. • Están incluidas en un material amorfo, la elastina: proteína que forma 90% de la fibra Fibras elásticas MICROSCOPÍA ELECTRÓNICA
Formación: • A partir de tropoelastina, secretada por: • Fibroblastos en tendones y ligamentos que tienen fibras elásticas • Células musculares lisas en túnica media de la aorta y de arterias musculares • Función: • Dar elasticidad a ciertas estructuras para que cedan a las fuerzas de presión y tracción: • Onda del pulso en las arterias • Pulmones: retracción en la espiración • Se pueden estirar casi 150% de longitud original y regresar a ésta cuando cesa la tracción. fibras elásticas. Formación y función
Muy viscosa en estado fresco • Ocupa todos los espacios y hendiduras entre las fibras y las células: • Agua • Sales • Otras sustancias de bajo P.M. • Glucoproteínas adhesivas • Proteína en pequeñas cantidades • Componente principal: Proteoglucanos • Macromoléculas de proteína y polisacáridos Matriz amorfa
Es viscosa y semifluida • El agua es medio de difusión de los capilares a las células y viceversa: • Para sustancias de bajo PM: gases, iones y moléculas pequeñas • Las moléculas grandes tienen movilidad disminuida: • Importante para impedir diseminación de microorganismos invasores Importancia biológica de la matriz amorfa
Polisacáridos llamados glucosaminoglucanos (GAG) unidos a proteína: • 5 tipos de GAG: • Hialuronano (Ácido hialurónico) • Condroitinsulfato • Dermatansulfato • Queratan sulfato • Heparansulfato Proteoglucanos de la matriz amorfa
Laminina: • Contribuye a la unión de los demás componentes de la lámina basal (donde se encuentra en su mayor parte) • Sitios de unión para colágeno IV (sólo hay en lámina basal), para entactina y receptores celulares del grupo de las integrinas. • Entactina: • Es parte de la lámina basal. • Une la lamina con el colágeno IV • Tenascina: • Muy escasa en adultos • Se considera importante en período embrionario Glucoproteínas adhesivas
Células fijas: son propias del tejido conectivo • fibroblastos, • células reticulares, • células mesenquimáticas y • adipocitos. • Células migrantes: migran desde la sangre al tejido conectivo) • monocitos, • macrófagos, • células dendríticas, • linfocitos, • células plasmáticas, • granulocitos eosinófilos y neutrófilos • mastocitos. 2 TIPOS: Fijas y migrantes
Célula más frecuente en el tejido conectivo, llamada la verdadera célula del tejido conectivo • Características: • grande, aplanada o ahusada, con finas prolongaciones. • Citoplasma eosinófilo • Núcleo oval, con 2 o más nucleolos, escasa cromatina granulada. Fibroblastos (fibrocitos)
Localización: Tejido y órganos linfoides. • Relacionadas con red de fibras reticulares. • Características: Forma estrellada, núcleos grandes y claros, citoplasma abundante y basófilo. • Función: producir fibras reticulares. Células Reticulares
Derivadas del mesodermo • Sintetizan la matriz extracelular en el feto. • Al madurar se convierten en fibroblastos. • Localización: alrededor de los vasos: células perivasculares. CELULAS MESENQUIMATICAS VIMENTINA EN CÉLS. MESENQUIMATICAS
Células fijas del tejido conectivo laxo. • Función: almacenar lípidos. • Morfología: células grandes, redondeadas, citoplasma rodeando una gran gota de lípido y núcleo periférico. • Se rodea por una fina red de fibras reticulares. • Forman el tejido adiposo. ADIPOCITOS
Se desarrollan en la médula ósea y se liberan en la sangre • 5% de las células sanguíneas. • Luego de 24 horas en la sangre, atraviesan el endotelio de los capilares y migran hacia el tejido conectivo donde se diferencian en macrófagos. • Los macrófagos y los granulocitos neutrófilos de la sangre se consideran los “fagocitos profesionales” MONOCITOS Y MACROFAGOS Monocito Macrófagos
MACRÓFAGOS: • Se encuentran en escaso número en el tejido conectivo. Viven dos meses. • Células grandes, forma de herradura, núcleo excéntrico, citoplasma con granúlos que son lisosomas primarios. • Función: • Gran capacidad de fagocitosis. • Defensa del organismo . Macrófagos
Se diferencian según condiciones y necesidades del organismo. • Condiciones normales: • Estado de reposo relativo • Se encuentran como macrófagos fijos o libres • Condiciones inflamatorias o reacción inmune: • Se estimulan a macrófagos activados Tipos de macrófagos
Son los macrófagos fijos y libres no activados • Están en casi todos los órganos • Más numerosos cerca de las potenciales puertas de entrada de microorganismos invasores, donde son primera línea de defensa. • Piel, mucosas (sobre todo la intestinal), bazo, nódulos linfáticos y médula ósea. Macrófagos residentes
Células de Kupffer: • en el hígado • Macrófagos alveolares: • en el pulmón • Microglia: • en el sistema nervioso central. • Todos tienen en común: • el origen monocítico. • Estas células y los monocitos forman el “sistema fagocítico mononuclear.” Denominaciones especiales de los macrófagos:
Fagocitos profesionales: • Son los macrófagos y los granulocitos neutrófilos, todos con gran capacidad fagocítica. • Poseen un núcleo dividido en lóbulos. • Los macrófagos residentes funcionan como “células recolectoras de residuos” • Estímulos que conducen a la transformación de macrófagos residentes a macrófagos activados: • respuesta inmune, • ingreso de partículas extrañas • inflamación desencadenada por daño tisular.
Relacionada con los monocitos y macrófagos. • Origen en la células madre de la Médula ósea? • Células presentadoras de antígenos profesionales: • Células dendríticas, macrófagos y linfocitos B. Células dendríticas
Representadas por las células de Langerhans en la epidermis cutánea. Células dendríticas intersticiales:Tejido conectivo (tracto digestivo, pulmones y riñones). Son efectivas para captar antígenos e incluirlos en citoplasma. Son llamadas Células veladas. Células dendríticas no linfoides
Células dendríticas interdigitantes del timo,bazo y nódulos linfáticos. Células dendríticas foliculares: de las zonas dependientes de la MO, ganglios linfáticos y bazo Células dendríticas linfoides
Células libres más pequeñas. Redondos. 7 micras Núcleo redondo basófilo Citoplasma escaso basofilico. Localización: principalmente en tejidos linfoides, tracto GI y vías aéreas Linfocitos
Aumentan notablemente en reacciones inmunes. Fundamental importancia en respuesta inmune del organismo. Principal respuesta: