Câncer de Pelve Renal e Ureter
240 likes | 599 Vues
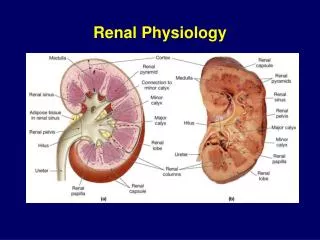
Câncer de Pelve Renal e Ureter. Epidemiologia : Pouco frequentes, representando 4,5- 9,0% de todos os Tu renais e 6,0% de todos os Tu uroteliais CCT : 90% dos Tu uroteliais altos 1,0- 2,0% dos CCT : Tu ureterais Incidência : homem 3 : 1

Câncer de Pelve Renal e Ureter
E N D
Presentation Transcript
Epidemiologia : • Pouco frequentes, representando 4,5- 9,0% de todos os Tu renais e 6,0% de todos os Tu uroteliais • CCT : 90% dos Tu uroteliais altos • 1,0- 2,0% dos CCT : Tu ureterais • Incidência : homem 3 : 1 adultos idosos ( média de 65 anos ) brancos > negros • 15- 50% dos pacientes com CCT - TUS desenvolvem Ca de bexiga • 35- 55% dos pacientes apresentam ou desenvolvem outros CCT em ureter ou bexiga • 46- 62% já possuem tumores sincrônicos do mesmo lado na ocasião do diagnóstico • 2-4% são Tu bilaterais • Prevalência ureteral : distal – 63% médio – 22% proximal – 15%
► Fatores de Risco : ▪ tabagismo ▪ paplite necrotizante ▪ uso excessivo de analgésicos como a fenacetina ▪ consumo exagerado de cafeína ▪ tto com ciclofosfamida ▪ ocupacionais : carvão vegetal, cocaína, asfalto, piche, indústrias petroquímicas e plásticas ▪ Nefropatia Endêmica dos Balcãs ( Ex-Iuguslávia, Romênia, Bulgária e Grécia ) - nefropatia intersticial degenerativa → insuficiência renal em 45% dos casos - incidência em região endêmica = 68% - etiologia desconhecida - associada a CCT em 13% dos casos ( tu superficiais da pelve renal, multifocais , de baixo grau)
Anatomopatologia : • Mecanismos postulados de implantes tumorais: ◦ disseminação intraluminal ◦ migração intra-epitelial - Tumores uroteliais : • 90% → carcinoma de células transicionais • 0,7 – 7,0% → carcinoma de células escamosas • < 1,0% → papilomas invertidos • Tumores não uroteliais : raros ( 0,5% dos casos )
Quadro Clínico : • Hematúria macroscópica - + comum ( 70 – 90% ) • Cólica renal – 8 – 50% dos casos, por coágulos ou obstrução tumoral • Massa palpável em flanco – 10 – 20% dos casos • Sintomas Gerais - < 10% , associados à doença avançada . Anorexia . Emagrecimento . Dores ósseas • Assintomáticas – 10 – 15% dos casos • Invasão de estruturas adjacentes - parênquima renal, veias e estruturas periuretrais • Metástases linfáticas - linfonodos pélvicos e retroperitoniais • Metástases hematogênicas - fígado, ossos, pulmões
Diagnóstico Diferencial : • Lesões Intrinsecas: Cálculos Coagulos sanguíneos Colesteatoma Lesões inflamatórias do urotério Hestenose de Jup Tumores benignos da pelve renal Hemorrragia suburotelial • Lesões Extrinsecas: Compressão vascular Cisto para pelve
Diagnóstico : • Anamnese • Exame Físico • Exames Laboratoriais • Urografia Excretora • Método de escolha na avaliação inicial • Tu pélvicos: evidenciam falhas de enchimento (50% – 75%) ou exclusão de segmento renal (10% a 30%) • Tu ureterais: falhas de enchimento, hidronefrose ou exclusão renal • Diagnóstico urográfico diferencial: • Coágulos • Cálculos radiotransparentes • Inflamações (BK, pielite, ureterite cística e candidíase) • Compressão extrínseca por vasos • Gás intestinal • Oferece poucos dados para estadiamento • Indicada também no segmento do CA de beixiga multifocal, recorrente, próximo à meatos, além do CA in situ
Diagnóstico : • Citologia Urinária • Positividade varia conforme grau histológico do Tu (83% nos de alto grau) • Pielografia retrógrada • Indicações: exclusão renal, achados urográficos inconlusivos e contraindicações à EU • Diagnóstico feito em 75% dos casos • Principais achados: • Sinal da “taça de vinho” (dilatação ureteral distal à lesão) • Sinal de Bergmann (enovelamento do cateter ureteral)
Diagnóstico : • TC • Melhor método de estadiamento; mais sensível que a EU • Identifica massas intrtaluminais, espessamentos parietais ou infiltração do parênquima renal • RM • Não apresenta vantagem sobre a TC, sendo usada apenas nas contra indicações ao contraste e radiologia • USG • Pequeno valor no diagnóstico estadiamento • Mostra sinais indiretos na maioria das vezes • Cistoscopia • Obrigatória para afastar lesões vesicais • Em vigência de hematúria, pode revelar a via urinária responsável • Ureteroscopia • Indicada nos casos de dúvidas nos outros métodos • Vantagem: visão direta e obtenção de biópsia • Risco: perfuração e lesões mucosas que possibilitam implantação tumoral
► Avaliação Diagnóstica : Falha de enchimento na urografia Achado anormal na USG. Tomografia Cistoscopia Citologia urinária / vesicureteral Uretroscopia com biópsia Baixo grau, tumor único e pequeno não-invasivo Alto grau, tumor grande, Multicêntrico, invasivo Tratamento Raio X de tórax , Cintilografia, Provas de função hepática
Hematúria Alto Risco Baixo Risco Avaliação urológica completa • > 40 anos • não fumante • Sem exposiçao a produtos • Químicos, corantes, sintomas • irritantes Positivo Negativo Tratar Exame de urina e Citologia 6, 12, 24 e 36 meses Imagem trato superior Hematúria, sintomas Irritativos, ctologia Anormal etc Proteinúria Dismorfismo etc Citologia Cistoscopia Negativo Positivo Negativo por 3 anos Positiva Atipia celular Tratar Avaliação nefrológica Cistoscopia Repetir avaliação urológica Positivo Parar avaliação urológica Tratar
Estadiamento : • Segue o sistema TNM ○ Tumor primário : Tx – tu primário não avaliado T0 – sem evidência de tu primário Ta - tu papilar não-invasivo Tis – carcinoma in situ T1 – tu invade lâmina própria T2 – tu invade muscularis própria T3 – pelve renal – tu invade além da muscularis e alcança a gordura peripélvica ou parênquima renal T4 – tu invade outros órgãos adjacentes ou, através do rim, a gordura perirrenal ○ Linfonodos : Nx – linfonodos não avaliados N0 – sem evidência de de linfonodos comprometidos N1 – um linfonodo acometido < 2 cm N2– um ou mais linfonodos acometidos < 5 cm N3 – um ou mais linfonodos acometidos > 5 cm ○ Metástases : Mx – metástases à distância não avaliadas M0 – sem metástases à distância M1 – metástases à distância
Tratamento : • Nefroureterectomia radical • TTO padrão nos diversos estágios da doença • Indicação indiscutível na doença invasiva ressecável • Excisão renal, ureteral e de um cuff vesical de mais ou menos 1 cm • Eficácia na prevenção de multifocalidade e recorrência unilateral • Contra indicações: • Elevado risco cirurgico • Rim único • Doença bilateral • Déficit de função renal • Obs: pode ser realizada por conjugação de técnicas (laparoscopia + endourologia) • Nefroureterectomia parcial: pode ser empregada em casos selecionados, em tumores de ureter distal • Tratamento endourológico • Opção em pacientes contra indicados à cirurgia radical e em doença superficial passível de ressecção completa com follow up severo • Doença superficial (Ta e T1) grau 1 e 2 • Doença superficial (Ta) grau 3 com critérios de bom proagnóstico (ausência de carcinoma in situ, diploidia, baixa expressão do P53 • Doença superficial (Ta) grau 3 sem critérios de bom proagnóstico ou T1 grau 3: cirurgia radical, exceto se contra indicado • Evidências de doença invasiva: cirurgia radical
CCT do trato urinário superior Exames de imagem, avaliação endoscópica, biópsia Doença invasiva, superficial T1 G III ou Ta G III sem Fatores de bom prognóstico Doença superficial Aderência ao follow-up Não Sim Paciente saudável, Rim contralateral normal Risco cirúrgico elevado ou necessidade de preservação de néfrons Tto endourológico Nefroureterectomia radical Tumor pelve renal > I cm ou múltiplos Tumor ureteral < 1,5cm Tumor pelve renal único < 1 cm Vigilância Tto percutâneo Tto ureteroscópico Criação do trajeto de nefrostomia Biópsia do tumor Resscção do tumor Fulguração da base tumoral 1 – 4 a 7 dias após a ressecção 2 – 1 semana após o second look 3 – 2 semanas após o BCG Biópsia, ressecção, coagulação ou Fulguração e stent ureteral ( duplo J ) Second look e ressecção complementar Se necessario 1 Ressecção completa Ressecção incompleta Seis instilações vesicais semanais de BCG Nova resecção Seis instilações semanais de BCG via nefrostomia 2 Vigilância Third look 3
Tratamento Complementar: • Fatores proagnósticos importantes • T3 • T4 • N+ • Margens positivas • Alto grau histológico • Presença de P53 • Quimioterapia • Adjuvantes: nos casos de estadio localmente avançado (T3) e quando há presença de linfonodos comprometidos • 4 cíclos que contenham cisplatina • Parece haver aumento da sobre vida livre de doença e de recidiva tumoral • Obs: tumores T4 com linfonodos aumentados (M3) pode-se proceder tratamento neoadjuvantes (objetivo de downstanging do tumor primário • Radioterapia • A localização do Tu geralmente oferece dificuldade ao método • Alguns resultados parecem sugerir que a RT teria o papel de reduzir a incidência de recidiva local • Pode ser aplicada no pós operatório nos casos onde há margens positivas grosseiras ou nos casos de tumores localmente invasivos, onde a ressecção total tenha ocorrido as custas de intensa manipulação cirurgica, aumentando o risco de implantação tumoral trransoperatório