Linfomas
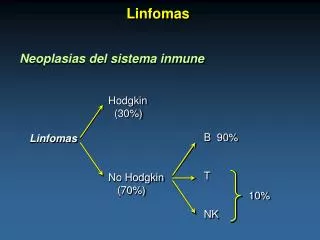
Linfomas. Neoplasias del sistema inmune. Hodgkin (30%) No Hodgkin (70%). B 90% T NK. Linfomas. 10%. Linfomas Cuadro Clínico. Adenopatías Esplenomegalia Hepatomegalia Compromiso Extraganglionar Síntomas B. Fiebre Perdida de peso ( > 10% en 6 meses) Sudoración.


Linfomas
E N D
Presentation Transcript
Linfomas Neoplasias del sistema inmune Hodgkin (30%) No Hodgkin (70%) B 90% T NK Linfomas 10%
Linfomas Cuadro Clínico • Adenopatías • Esplenomegalia • Hepatomegalia • Compromiso Extraganglionar • Síntomas B Fiebre Perdida de peso ( > 10% en 6 meses) Sudoración
Linfomas Diagnóstico Biopsia de una adenopatía o del tejido afectado • Estudio anatomopatológico • Inmunofenotipo por citometría de flujo • Estudio citogenético
Linfomas Estudios Iniciales • Anamnesis y examen físico • Hemograma competo – Eritrosedimentación • Estudio bioquímico del suero (glucemia – urea creatinina – acido úrico – ionograma – calcemia – hepatograma – proteinograma - LDH y β2 microglobulina) • Estudio básico de orina • Serologías virales (HIV – EBV – VHB – VHC) • Electrocardiograma (ecocardiograma) • Punción aspiración y biopsia de médula ósea
Linfomas Estudios Iniciales • Rx de tórax • Tomografía computada de cuello - tórax - abdomen y pelvis • Eventual • PET • RNM • Estudios del tracto digestivo • Punción Lumbar - Criopreservación de semen en ♂ - Preservación de la fertilidad en ♀ Pacientes jóvenes
Extensión Tumoral (estadios de Ann Arbor) Estadío I Estadío II Estadío III Estadío IV 1 territorio ganglionar o 1 sola localización extra - linfática 2 o más territorios ganglionares de un solo lado del diafragma Territorios ganglionares o estructuras linfoides a ambos lados del diafragma Afección diseminada de 1 o más localizaciones extralinfáticas con o sin compromiso ganglionar E Si la afección es por contigüidad X Enfermedad voluminosa (bulky) + de 10 cm A Sin síntomas Β Síntomas generales
Linfoma Hodgkin • Síndrome linfoproliferativo de origen B • 30% de todos los linfomas • Incidencia 3,5 casos x 100.000 h x año (en USA) 20 – 50% de los casos se asocia al VEB • Presentación inicial muchas veces localizado y con un patrón de diseminación predecible. • Edad: Curva bimodal 15 a 35 años > 60 años
Linfoma Hodgkin Características Histológicas Proliferación monoclonal de células linfoides B caracterizada por células grandes uni o multinucleadas (cel de Hodgkin o Reed Stenberg) que residen en un infiltrado constituido por una mezcla variable de: • Linfocitos • Eosinófilos • Neutrófilos • Plasmocitos • Histiocitos • Celulas dendríticas • Fibroblastos • Fibras Colágenas
Linfoma Hodgkin Inmunofenotipo: • CD 30 + • CD 15 + • CD 45 negativos • CD 20 + en algunos casos • BSAP + en 90% (proteina activadora de cel B)
Clasificación Histológica Correlación Clínica 1 Adaptado de Sureda & Rovira, 2000
Linfoma Hodgkin Factores de riesgo (IPI) • Sexo masculino • Edad 45 años • Estadio IV (Ann – Arbor) • Hb <10,5 g/L • Leucocitosis ( 15 x 109/L) • Linfocitopenia (< 0,6 x 109/L, 8% del recuento leucocitario o ambas) • Albúmina < 40 g/L
Linfoma Hodgkin Pronóstico SLE (10 años) Estadíos favorables I – II con IPI bajo 80 – 90% Estadíos intermedios II y III con IPI bajo 80% Estadíos avanzados III y IV con IPI alto 50%
Linfoma Hodgkin Tratamiento 1° linea: AVBD Menor toxicidad > Eficacia < costo Estadios Limitados – (I – II A) AVBD hasta 2 ciclos después de RC RT Estadios Avanzados (IIB – III y IV A y B) IPI 0 – 3 AVBD x 6 u 8 ciclos IPI 4 a 7 BEACOPP Cualquier estadío masa bulky RT luego de QT Recaída ESHAP + TAMO ALOTRASPLANTE
Linfoma No Hodgkin • Neoplasias originadas en células linfoides • 70% de todos los linfomas • 4% de todas las neoplasias • Origen multicéntrico • 25% origen extranodal • 30% compromiso MO al inicio
Linfoma No Hodgkin Proliferación celular Proliferación celular Proliferación celular Compart Celular Compart Celular Compart Celular x Apoptosis Apoptosis Apoptosis
Linfoma No Hodgkin Linfoma linfocítico 6% Linfoma linfoplasmocítico 1% Linfomas foliculares (20 – 25%) Linfomas MALT 10% Indolentes Agresivos Linfoma difuso de células grandes 30 – 35% Linfoma anaplásico 2% Linfoma T periférico 5% Linfoma linfoblástico LLA 17% Linfoma manto 10%
Linfoma No Hodgkin Genética L. Manto 11/14 ciclina D1 L. Burkitt 8/14 M y C ↑ de proliferación L. Folicular 14/18 BCL2 L. MALT 11/18 API2 Apoptosis
Linfomas Foliculares Diagnostico
Linfomas MALT Diagnostico
Linfomas MALT La mayoría de los linfomas MALT son gástricos; otras localizaciones características son: Relación con la presencia de un estímulo antigénico persistente: • Tiroides • Glándulas salivales • Mama • Pulmón • Ovario • Conjuntiva • Helicobacter pylori (HP) en linfomas MALT gástricos • (>90% casos) • Enfermedades de base autoinmune en MALT de • tiroides o glándulas salivales (tiroiditis Hashimoto, • síndrome de Sjögren) • Procesos inflamatorios crónicos locales
Linfomas Difuso de Células Grandes Diagnóstico
Linfoma del Manto Diagnóstico
Linfomas Anaplásicos Diagnóstico 1. Forma cutánea primaria: ALK negativo; no se detecta t(2;5);buen pronóstico
Linfoma T Periférico Diagnóstico
Indice Pronóstico Internacional • Edad • Estado general (Performance status) • Síntomas B • N° de territorios ganglionares comprometidos • Masa tumoral > 7cm (Bulky) • Compromiso extranodal • LDH • Β2 microglobulina
Linfomas Indolentes Tratamiento • Observación – Conducta Expectante • Monoquimioterapia • R – CVP • R. FND • R – CHOP • Tamo • Alotrasplante • Radioterapia
Linfomas Agresivos Tratamiento 1° línea Rescate Radioterapia CHOP R – CHOP (Rituximab) Hiper C. VAD (Linfoma del manto) ESHAP + TAMO ALOTRASPLANTE