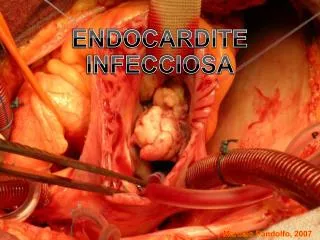
ENDOCARDITE INFECCIOSA
ENDOCARDITE INFECCIOSA. Marcelo Pandolfo , 2007. Conceitos. Infecção microbiana do endocárdio ou endotélio vascular Lesão característica – vegetação (plaquetas, fibrinas, microorganismos) Aguda – dias a 1 ou 2 semanas (toxidade importante e infecção metastática, Estaficocos aureus )

ENDOCARDITE INFECCIOSA
E N D
Presentation Transcript
ENDOCARDITE INFECCIOSA Marcelo Pandolfo, 2007
Conceitos • Infecção microbiana do endocárdio ou endotélio vascular • Lesão característica – vegetação (plaquetas, fibrinas, microorganismos) • Aguda – dias a 1 ou 2 semanas (toxidade importante e infecção metastática, Estaficocos aureus) • Sub-aguda – semanas a meses (raramente metastática)
Valva nativa – “normal” ou lesada • Prótese - Precoce – até 2 meses - Tardia – mais de 12 meses
Epidemiologia • Incidência – 1,6 a 6 / 100.000 pessoas/ano • Drogaditos – 11,6 / 100.000 pessoas/ano • Próteses – 1,5% a 3% / 1º ano – 3% a 6% / 5 anos • Mudanças no perfil epidemiológico: • Populações suscetíveis - febre reumática congênitas drogaditos doença valvular hospitalar
36 a 75% endocardite de valva nativa (EVN) – condições predisponentes
Prolapso da valva mitral (PVM) • 7 – 30% EI de valva nativa (VN) • Maior risco • Folhetos valvares espessados (>5mm) • Sopro de regurgitação mitral • PVM + sopro sistólico( incidência de) : 52/100.000 pessoas/ano • PVM sem sopro/população geral: 4,6/ 100.000
Doença cardíaca reumática (DCR) • 20 25% - lesão predisponente • Valva mitral (mulheres) • Valva aórtica (homens)
Doença Cardíaca Congênita (DCC) • 10% a 20% - adultos jovens • 8% adultos mais velhos • Ducto arterial patente • Defeito septal ventricular • Valva aórtica bicúspide (> 60 anos)
HIV • Não é um fator de risco • Organismos típicos de EVN • Bacteremia • Salmonella spp. e Streptococcus pneumoniae
Dependentes de drogas IV • Valvas do coração direito • 46% a 78% valva tricúspide • 65% a 80% homens – 27 -37 anos • Dependentes químicos – 75% a 93% valvas normais • 1550 dependentes de drogas IV (hospitalizados 12 meses) • 74 (6,4%) EI diagnosticada
EI em valva Protética (EVP) • 10% a 30% - EI (países desenv.) • > risco 6 meses iniciais • 0,2% a 0,35% por ano • Precoce – 60 dias • Tardia - posterior • 6 estudos – cx valvar • 1,4% a 3,1% - 12 meses • 3% a 5,7% – 5 anos
Implante de valva • Meses iniciais: • próteses mecânicas risco > bioprótese • Após 12 meses bioprótese >mecânicas • Microbiologia – comunitária ou hospitalar???
EI associada aos serviços de saúde • Hospitalar • 5% a 29% (não relacionado a cx cardíaca) • Bacteremia S. aureus • Hemodiálise • Dispositivos instalados por longo prazo • EI do lado direito – 5% a 7% CVC • Microbiologia • Cocos Gram + • S. aureus 55%
Estreptococos Viridans • 30% a 60% - EVN • Orofaringe
Streptococcus Bovis e outros • 25% a 40% - EVN • Flora normal do trato gastrointestinal • S. bovis tipo 1 – pólipos e/ou malignidade colônica • Dependentes de drogas IV – estreptococos do grupo A – EI da valva tricúspide • Estreptococos do grupo B – EVN mórbida – êmbolos sistêmicos, complicações musculoesqueléticas • S. pneumoniae – 1% a 3% - valva aórtica normal – 50% cx – mortalidades 35%
Enterococos • E. faecalis – 85% • 5% a 15% - EVN e EVP • Flora gastrointestinal normal • Infecções trato Genitourinário • Mulheres e idosos
Estafilococos • S. epidermidis (coagulase - ) • dispositivos implantados • pacientes hospitalizados • EVP • S. aureus (coagulase +) • Várias populações • Febril e altamente tóxica • Infecção metastática • 30% a 50% ICC e complicações do SNC • Mortalidade de 16% a 65%
Bactérias Gram-negativas • P. aeruginosa - > frequência • HACEK • Trato respiratório e orofaringe • Valvas anormais – EVN subaguda • Vegetações grandes • Êmbolos sistêmicos • EVP - > 12 meses
Fungos • C. albicans • Histoplasma • Aspergillus • 25% hospitalares
Patogênese • Vários fatores e não totalmente elucidado • Endotélio intacto é relativamente resistente
Jatos Fluxos de câmaras EfeitoVenturi CID Lúpus Uremia Queimaduras Bacteremia Proliferação Danos Vegetações
Bacteremia provável • Procedimentos dentários c/ risco de sangrar • Broncoscopia rígida • Cistoscopia com infecção urinária • Biópsia de trato urinário e próstata • Amigdalectomia e adenoidectomia • Dilatação esofágica e escleroterapia • Instrumentação de vias biliares obstruídas • Prostatectomia transuretral • Litotripsia • Procedimentos ginecológicos com infecção
Características Clínicas • Bacteremia – sintomas de EI : < 2 semanas (80% EVN) • Infecção peroperatória: 2 a 5 meses (alguns casos) • Manifestações e exame físico - inespecífica (maioria) • Podem se originar predominantemente das complicações • EVN, EVP - compartilham sintomas, sinais e achados laboratoriais
Aguda – Estreptococos -hemolíticos, S. aureus,Pneumococos • Sub-aguda – S.viridans, Enterococos, HACEK, Estafilococos coagulase negativos • Indolentes – Bartonella, Tropheryma whipplei
MANIFESTAÇÕES CLÍNICAS A, B e C: nódulos de Osler; C: lesões de Janeway
MANIFESTAÇÕES CLÍNICAS Nódulos de Osler : intradérmicos, dolorosos, nas polpas digitais. Lesões de Janeway : eritematosas ou hemorrágicas indolores nas regiões palmares e plantares.
MANIFESTAÇÕES CLÍNICAS Hemorragias subungueais (de Splinter): lesões lineares sob as unhas. Manchas de Roth: lesões hemorrágicas retinianas, com palidez central.
Complicações • Insuficiência cardíaca • Neurológicas • Isquêmicas – 80% • Hemorrágicas – 20% • Reação meníngea – 7-15% • Embolização • cérebro 20% • pulmões 15% • coronárias, baço e membros 6% • intestino 3%
Conferir % conduaçao • Aneurisma micótico • aorta proximal – 25% • vísceras – 24% • membros – 22% • cérebro – 15% • Perturbações da condução • BAV 1º grau – 45% • BAV 2º grau – 15% • BAV 3º grau – 20% • Bloqueio de ramo – 15%
Diagnóstico • Suspeição • Lesãocardíaca • Padrão de comportamento • Bacteremia • Fenômenoembólico • Hemocultura e/oucultura +
Diagnóstico Diferencial • Mixoma atrial • Febre reumática aguda • Lúpus eritematoso sistêmico / doenças do colágeno • Endocardite marântica • Síndrome antifosfolipídio • Síndrome do carcinóide • Carcinoma de célula renal • Púrpura trombótica trombocitopênica
Critérios de Duke modificadosCritérios maiores • Hemocultura positiva para EI • Microorganismo típico para EI de duas hemoculturas isoladas: Streptococcus viridans, Streptococcus bovis, grupo HACEK ou Staphylococcus aureus e Enterococcus sp adquiridos na comunidade em ausência de foco primário • Hemoculturas persistentemente positivas • Evidência de envolvimento endocárdico, ecocardiograma positivo para EI • Novo sopro regurgitante
Critérios de Duke modificadosCritérios menores • Predisposição: lesão cardíaca prévia • Febre maior que 38º C • Fenômenos vasculares (ex.: lesões de Janeway) • Fenômenos imunológicos (ex.: nódulos de Osler) • Evidência microbiológica: hemocultura positiva, mas sem critério maior • Ecocardiograma: consistente com EI, mas sem critério maior • Grupo HACEK: Haemophilus sp, Actinobacillus actinomycetem comitans, Cardiobacterium hominis, Eikenella corrodens, Kingella kingae
DIAGNÓSTICODiagnóstico definitivo • Critérios Patológicos: Microorganismo ou alteração patológica demonstrada por cultura ou histopatologia de uma vegetação, êmbolo ou abscesso intra-cardíaco • Critérios Clínicos: Dois critérios maiores ou 1 maior e 3 menores ou 5 critérios menores
DIAGNÓSTICODiagnóstico provável • Achados sugestivos de EI, porém não preenchem os critérios maiores, mas que não foram “rejeitados”
DIAGNÓSTICODiagnóstico improvável ou rejeitado • Diagnóstico firme de outra patologia • Melhora das manifestações clínicas com menos de 4 dias de antibioticoterapia • Nenhuma evidência anátomo-patológica por cirurgia ou autópsia, após 4 dias de antibioticoterapia.
Ecocardiografia • ETE - Sensibilidade – 90% • 6 a 18% - Falsos negativos • Melhor para próteses, abscessos, fístulas e perfurações valvares • ETT – Sensibilidade – 65% • 20% - Inadequação técnica por biotipo ou enfisema • Inadequado para próteses ou complicações intracardíacas
TRATAMENTO • Na era pré-antibiótica a letalidade da endocardite infecciosa era de 100%. • Atualmente, a letalidade oscila em torno de 10-15%.
TRATAMENTO O início da antibióticoterapia depende do quadro clínico: • Endocardite aguda: ATB deve ser iniciada logo após a coleta das três primeiras amostras • Endocardite subaguda: iniciar a ATB somente após a obtenção dos resultados das hemoculturas
TRATAMENTOMicroorganismo Específico • Streptococcus do grupo viridans ou S. bovis • Penicilina G Cristalina IV 200.000-300.000 U/kg/dia 4/4h por 4 semanas. • Penicilina G Cristalina IV 200.000-300.000 U/kg/dia 4/4h + Gentamicina IV 5-6 mg/kg/dia 8/8h por 2 semanas. • Ceftriaxone IV 80 mg/kg/dia 24/24h por 4 semanas. • Vancomicina IV 40 mg/kg/dia 12/12h por 4 semanas.