Diabetes Mellitus Tipo 2
810 likes | 1.37k Vues
Diabetes Mellitus Tipo 2. Dra . Alicia Solís - Dra. Irina Cano Docente: Dra. Ortega ( MB) / Dr. Granados (MB). Competencias. Conoce criterios dx. de DM. Conoce las metas de control metabólico de la DM. Conoce complicaciones agudas y crónicas.

Diabetes Mellitus Tipo 2
E N D
Presentation Transcript
Diabetes Mellitus Tipo 2 Dra. Alicia Solís - Dra. Irina Cano Docente: Dra. Ortega (MB) / Dr. Granados (MB)
Competencias • Conoce criterios dx. de DM. • Conoce las metas de control metabólico de la DM. • Conoce complicaciones agudas y crónicas. • Conoce indicaciones, dosis, interacciones, información a dar al paciente de los medicamentos utilizados en la DM. • Conoce tratamiento no farmacológico.
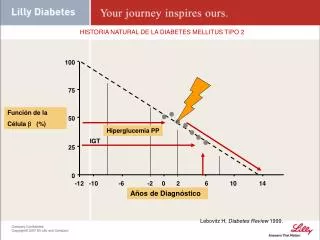
definición La diabetes mellitus (DM) es un conjunto de trastornos metabólicos, que afecta a diferentes órganos y tejidos, dura toda la vida y se caracteriza por un aumento de los niveles de glucosa en la sangre: hiperglucemia. La causan varios trastornos, siendo el principal la baja producción de la hormona insulina, secretada por las células β de los Islotes de Langerhans del páncreas endocrino, o por su inadecuado uso por parte del cuerpo, que repercutirá en el metabolismo de los hidratos de carbono, lípidos y proteínas.
EPIDEMIOLOGIA De acuerdo a la Iniciativa Centroamericana de la Diabetes, CAMDI; en el año 2003 se realiza en Managua en la población mayor de 20 años, la Encuesta de Diabetes e Hipertensión y factores de riesgo asociados.
EPIDEMIOLOGIA • En los últimos 10 años se ha observado un incremento del 100% en Diabetes Mellitus. La tasa de mortalidad por diabetes mellitus para el año 2005 por SILAIS fue: de 36.5 x 100,000 habitantes en Masaya, 30.4 en Carazo, 30.1 en Managua, 29.4 en Chinandega, 24.6 en Granada y 23.1 en León
CRITERIOS DX. Cualquiera de los siguientes criterios: • 1. Síntomas de diabetes más una glucemia casual medida en plasma venoso que sea igual o mayor a 200 mg/dl (11.1 mmol/l). Casual se define como cualquier hora del día sin relación con el tiempo transcurrido desde la última comida. Los síntomas clásicos de diabetes incluyen poliuria, polidipsia y pérdida inexplicable de peso.
CRITERIOS DX. • 2. Glucemia en ayunas medida en plasma venoso que sea igual o mayor a 126 mg/dl (7 mmol/l). En ayunas se define como un período sin ingesta calórica de por lo menos ocho horas. • 3. Glucemia medida en plasma venoso que sea igual o mayor a 200 mg/dl (11.1 mmol/l) dos horas después de una carga de glucosa durante una prueba de tolerancia oral a la glucosa (PTOG).
Dx. En px. asintomático • Es esencial tener al menos un resultado adicional de glucemia igual o mayor a las cifras descritas anteriormente. • Si el nuevo resultado no logra confirmar lapresencia de DM, es aconsejable hacer controles periódicoshasta que se aclare la situación. • En estas circunstancias el clínico debe tener en consideración factoresadicionales como edad, obesidad, historia familiar, comorbilidades, antes de tomar una decisión diagnóstica o terapéutica.
metas de control metabólico • Glucemia • Hemoglobina glucosilada • Perfil de lípidos • Presión arterial • Medidas antropométricas relacionadascon la adiposidad.
¿Cuándo se alcanza un buen control glucémico? • Se podría suponer que si una persona logra reducir sus glucemias por debajo de los niveles diagnósticos de DM, cesaría el riesgo de microangiopatía y si las logra colocar por debajo del nivel diagnóstico de ITG se reduciría significativamente el riesgo de eventos cardiovasculares.
Métodos para evaluar glicemia • Automonitoreo: en sangre capilar utilizando cintas reactivas y un glucómetro. Diarias y a diferentes horas (pre y/o postprandiales). • Monitoreo en laboratorio: Una vez por semana o al menos una vez al mes. Mayor frecuencia si no hay un control adecuado. • Monitoreo ambulatorio continuo: Sensor q mide la glucosa en el liquido intersticial y la convierte en valores equivalentes de glicemia. (hasta por 3 días)
Automonitoreo • Indispensable en personas que están utilizando insulinoterapia. • Con antidiabéticos orales la frecuencia depende de la estabilidad e intensidad del manejo. • Se recomienda mínimo una vez a la semana e intensificar cuando: • Se inicia un nuevo tx. • Se cambia la medicación o la dosis. • Se presenta una enfermedad intercurrente • Se presentan hipoglicemias frecuentes o sin aviso
Metas para el control de los parámetros de control glucémico a la luz de la evidencia actual.
A1c • Se debe determinar cada 3 o 4 meses, especialmente si no está bien controlada. • Px. Con DM estable, medirla 2 veces al año.
A1c Equivalencias aproximadas entre la A1c y el promedio de glucemias medidas durante 24 horas.
Control de Lípidos • Se debe medir un perfil de lípidos anual o con mayor frecuencia si el resultado no es adecuado o está bajo tx. • LDL <100 mg/dl y TG <150 mg/dl, cuando la A1c este alta, la DM tenga una larga duración, se acompañe de riesgo cardiovascular o el riesgo coronario sea mayor del 20% a 10 años. • Medirse en ayunas para evitar el efecto de la comida sobre los TG. • El colesterol no-HDL no debe exceder 30 mg/dl por encima de la meta de LDL (por ej: no debe ser >130 mg/dl si la meta de LDL es de 100 mg/dl).
Presión Arterial • Se propone que toda persona con DM mantenga su PA por debajo de 130/80 mmHg. • A toda persona con diabetes se le debe medir la PA cada vez que asista a consulta médica, o al menos una vez por año si no se encuentra elevada.
Medidas antropométricas relacionadas con la adiposidad • IMC ideal: en el rango normal (<25kg/m2), sin embargo se puede considerar como meta intermedia un IMC <27kg/m2 (que equivale a tener un sobrepeso <20%). • Circunferencia de cintura: nos indica si hay obesidad abdominal, en la población LA se considera obesidad abdominal cuando es ≥90cm en hombres y ≥80cm en mujeres.
Microalbuminuria • En la mayoría de las personas que no tienen diabetes no se detecta albúmina en la orina. Un valor igual o superior a 30 mg en orina de 24 horas indica presencia de daño renal yactualmentese considera también como un factor de riesgoindependiente para enfermedad cardiovascular en personas con diabetes. • Se recomienda medir la microalbuminuriaen una muestra aislada de orina, preferiblemente la primera de la mañana.
complicaciones agudas • Hipoglicemia • Hiperglicemia severa • Estado hiperosmolarhiperglucémico no cetósico (EHHNC). • Cetoacidosis diabética (CAD).
HIPOGLICEMIA • Es más frecuente cuando se busca un control estricto de la glucemia, sobre todo en los que reciben sulfonilureas (glibenclamida) o se aplican insulina. • El aumento en la frecuencia de hipoglucemias puede indicar el comienzo o empeoramiento de una falla renal que tiende a prolongar la vida media de la insulina circulante.
HIPOGLICEMIA • Retrasar u omitir una comida • Beber alcohol en exceso o sin ingerir alimentos simultáneamente • Hacer ejercicio intenso sin haber ingerido una colación apropiada • Equivocarse en la dosis del hipoglucemiante como le puede ocurrir a personas de edad avanzada
Hiperglicemia Severa Manejo Inmediato • Hidratación con SSN 0.9% con 1 – 1.5 lts la primera hora y el resto en las siguientes 2 horas. Monitorear por falla cardíaca o renal. • Insulina: 0.1 UI/kg/hora. CAD bolo inicial 0.4 UI/kg que se repite a la hora si la glucemia no ha descendido al menos un 10%.
Hiperglicemia Severa Manejo Inmediato • Potasio: se inicia una vez que se haya demostrado diuresis y cuando la acidosis esté parcialmente corregida. Se recomienda no administrar más de 40 mEq/hora. • Bicarbonato: su empleo es controvertido pero tiende a ser favorable cuando el pH es menor de 7.0 y la vida del paciente está en peligro. Basta con una infusión de 1 a 2 mEqpor kg de peso en la primera hora o hasta que el pH se eleve a 7.0 o 7.1. Cuando se administra bicarbonato se debe iniciar al mismo tiempo la reposición de potasio.
complicaciones Crónicas • Oftalmológicas • Renales • Neurológicas • Pie diabético • Enf. Cardiovascular
Complicaciones oftalmológicas • Las complicaciones oftalmológicas son de alta prevalencia y severidad en el paciente con diabetes. • Entre un 20 y 80% las padecen a lo largo de la evolución de la enfermedad. La diabetes es la segunda causa de ceguera en el mundo. • Un 10 a 25% de los paciente pueden tener retinopatía desde el momento del diagnóstico de la DM2. Por ello se debe realizar el examen oftalmológico en laprimeraconsulta.
Complicaciones Oftalmológicas • Retinopatía diabética • Catarata • Glaucoma • Queratitis
Complicaciones Renales • La nefropatía puede estar presente en el 10 al 25% de los pacientes con DM2 al momento del diagnóstico. • El riesgo de desarrollar una insuficiencia renal solamente se hace significativo cuando se empieza a detectar en la orina la presencia constante de albúmina • Un 20-40% de los pacientes con microalbuminuriaprogresa a nefropatía clínica y de éstos un 20% llega a insuficiencia renal terminal al cabo de 20 años.
Clasificación de la Nefropatía • Nefropatía incipiente, temprana o subclínica: microalbuminuria en 2 o más muestras en 3 meses • Nefropatía clínica: proteinuria detectable mediante métodos químicos de rutina. Es irreversible y progresa a la ERC. • ERC avanzada • Falla Renal Terminal
Nefropatía no diabética en la DM • Se debe tener en cuenta que hasta un 10% de las nefropatías en personas con diabetes pueden ser de origen no diabético. • Esto se debe sospechar especialmente cuando no hay evidencia de retinopatía asociada en un paciente con nefropatía clínica. En pacientes de edad avanzada debe tenerse en cuenta la posibilidad de una estenosis de la arteria renal, en cuyo caso estarían contraindicados los IECA.
Complicaciones Neurológicas • La neuropatía diabética es la complicación más frecuente y precoz de la diabetes. Suele ser la más tardíamente diagnosticada. • Su evolución y gravedad se correlacionan con la duración de la enfermedad y el mal controlmetabólico. • Los diferentes síndromes clínicos de ND se superponen y pueden ocurrir simultáneamente, por eso resulta difícil clasificarlos.
Neuropatía Periférica • Es la más frecuente. • Criterios dx. de NP: • Síntomas y signos típicos • Disminución de los umbrales de sensibilidad distal y simétrica (táctil, térmica, vibratoria y dolorosa). • Disminución de los reflejos tendinosos distales en forma simétrica. • Disminución de la fuerza muscular distal y simétrica (es tardía). • Alteraciones de los estudios electrofisiológicos
Neuropatía Periférica • Clínica: • Proceso doloroso agudo o crónico y/o indoloro. • Etapa final- Complicaciones como úlcera del pie, deformidades y amputaciones no traumáticas. • Forma más común: dolorosa crónica con disestesias que empeoran de noche (sensación de hormigueo, agujas, quemaduras, punzadas) y pueden remitir espontáneamente por largos períodos. • La mayoría desarrolla una pérdida progresiva de la sensibilidad que puede originar que lesiones del pie pasen inadvertidas.
Neuropatía Periférica • Tx: • Mantener un buen control glucémico. • Manejo del dolor. • Analgésicos comunes-acetaminofén, iniciando con dosis bajas o tramadol 200 mg/día • Antidepresivos tricíclicos-amitriptilina 10 a 150 mg a la hora de acostarse. • Anticonvulsivantes- Carbamazepina 200-600 mg. Gabapentina 600 a 2.400 mg • Tratamiento de la lesión neuronal. • Inhibidores de la aldosa reductasa, Vit E. • Cuidado preventivo de los pies.
Pie diabético • Pie que tiene al menos una lesión con pérdida de continuidad de la piel (úlcera). • A suvez se constituye en el principal factor de riesgo para la amputación de la extremidad. • Factores de riesgo: • Neuropatía periférica • Infección • Enfermedad vascular periférica • Trauma • Alteraciones de la biomecánica del pie
Condiciones de la persona con DM que aumentan la probabilidad de desarrollar una lesión del pie: • Edad avanzada • Larga duración de la diabetes • Sexo masculino • Estrato socioeconómico bajo y pobre educación • Factores sociales como vivir solo, ser poco visitado, poca motivación por vivir • Pobre control glucémico • Presencia de retinopatía, nefropatía, enfermedad macrovascular. • Consumo de alcohol • Tabaquismo • Calzado inapropiado • Ulceras o amputaciones previas
Evaluación del px. Con pie diabético • Estado de salud general. Metabólico y comorbilidades. • Evaluar lesiones del P.D • Historia médica de la lesión. • Evaluación clx de la herida. • Evaluar presencia de infección superficial o profunda. • Examen neurológico del pie • Examen vascular • Evaluar estructura y deformidades del pie
Tx. Del pie diabético • Se debe definir si el manejo puede ser ambulatorio u hospitalario, con base en el gradode la úlcera, la presencia de osteomielitis y/o degangrena, el compromiso del estado general, las facilidades disponibles para el adecuado manejo en casa. • 1. Control glucémico óptimo y adecuado manejo e comorbilidades. • 2. Intervenciones: • Aliviar presión. Reposo. • Desbridamiento • Drenaje y curaciones de la herida mediante el lavado con SSN. • Manejo de la infección. • Mejorar el flujo vascular. • 3. Amputación. Cuando no resuelve con tx. Conservador.
Prevención del pie diabético • Primaria: Detección temprana y manejo de factores de riesgo. • Inspección de los pies en cada visita • Evaluación anual de los componentes neurológico, vascular y biomecánico. • Higiene podológica (atención de callos, uñas) • Educación sobre uso adecuado de calzado. • Educación sobre prevención de trauma (no caminar descalzo, uso de medias o calcetines, etcétera) • Ejercicio físico supervisado • Secundaria: evitar que avance los grados de la úlcera. • Terciaria (rehabilitación): Evitar la amputación y la discapacidad.
DM y enfermedad CV • Diagnóstico: • El EKG debe formar parte del estudio inicial de toda persona con diabetes mayor de 30 años. • Toda persona con diabetes que presente síntomas típicos o atípicos de angina o signos posibles o probablesde enf. coronaria debe ser investigada preferiblemente con una prueba de esfuerzo. • Si la primera prueba fue normal, debe repetirse cada dos a cinco años según el caso.
DM y enfermedad CV • Diabetes y enfermedad coronaria: • Debe recibir ASA a una dosis que oscila entre 75 y 100 mg al día. • Debe recibir una estatina. • Toda persona con diabetes que haya tenido un IAM debe recibir un betabloqueadormientras no tenga contraindicación. • Toda persona con diabetes que haya presentado un evento coronario debe recibir un IECA especialmente en las primeras 24 horas. • Toda persona con diabetes durante las primeras doce horas de un IAM deberecibirun trombolíticoen tanto no exista contraindicación • En toda persona con diabetes que cursa con un IAM debe evitarse la metforminay las tiazolidinedionas.
DM y enfermedad CV • Prevención: • Toda persona con diabetes y enfermedad coronaria o algún factor de riesgo cardiovascular adicional debe tomar aspirina a una dosis que oscila entre 75 y 150 mg al día • Toda persona con diabetes mayor de 55 años y con un factor de riesgo adicional como HTA, microalbuminuria, dislipidemia o tabaquismo debe tomar unIECA.