Insuficiencia cardiaca
470 likes | 961 Vues
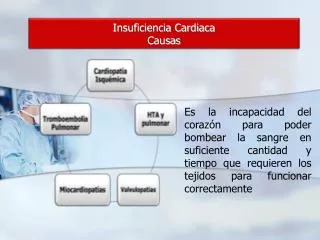
Insuficiencia cardiaca. Situación en la que el corazón es incapaz de mantener un gasto cardiaco adecuado para cubrir todos los requerimientos metabólicos del organismo resultado final de la mayoría de las Enfermedades cardíacas primarias y de deterioro del corazón. .

Insuficiencia cardiaca
E N D
Presentation Transcript
Insuficiencia cardiaca Situación en la que el corazón es incapaz de mantener un gasto cardiaco adecuado para cubrir todos los requerimientos metabólicos del organismoresultado final de la mayoría de las Enfermedades cardíacas primarias y de deterioro del corazón. .
Clasificación según la clínica: • Grado I: no se experimenta limitación física al movimiento, no aparecen síntomas con la actividad física rutinaria, a pesar de haber disfunción ventricular. • Grado II: ligera limitación al ejercicio, aparecen los síntomas con la actividad física diaria ordinaria, por ejemplo subir escaleras resultando fatiga, disnea, palpitaciones y angina, entre otras. Desaparecen con el reposo o la actividad física mínima. • Grado III: marcada limitación al ejercicio, Aparecen los síntomas con las actividades físicas menores, como el caminar, y desaparecen con el reposo. • Grado IV: limitación muy severa, incapacidad para realizar cualquier actividad física. Aparecen los síntomas aún en reposo.
Otras formas de clasificación • El lado del corazón afectado (IC-derecha, IC-izquierda) • Si la anormalidad es debido a la contracción o la relajación del corazón (IC-sistólica, IC-diastólica.) • Disfunción ventricular diastólica: hipertensión a larga evolución, valvulopatía estenósica, miocardiopatía hipertrófica primaria: incapacidad para relajar el ventrículo y llenarse en forma normal; ocasiona engrosamiento y falta de adaptabilidad de las paredes ventriculares con volúmenes ventriculares pequeños. Afecta a menudo más a mujeres que a hombres (ancianas hipertensas).
Disfunción ventricular sistólica: debida a miocardiopatías dilatadas o a miocardiopatías isquémicas idiopáticas; incapacidad del ventrículo de contraerse normalmente y expulsar suficiente sangre; y se caracteriza por el agrandamiento y la dilatación de las cavidades ventriculares. • si el trastorno se debe a un bajo gasto cardíaco o una elevada resistencia vascular sistémica (IC con gasto elevado, IC con gasto bajo) • si la aparición es aguda o crónica • si cursa con flujo retrógrado o anterógrado a nivel de las válvulas cardíacas • las causadas por retención de sodio y agua
Causas primarias Consecuencia de cardiopatías propias: Cardiopatía isquémica (75%) Las menos frecuentes: cardiopatía congénita, valvular e hipertensiva. Causas desencadenantes Alteraciones que imponen cargas adicionales al miocardio como ser: •Infección (fiebre, taquicardia, hipoxemia, aumento de necesidades metabólicas) •Arritmias (frecuentes) •Excesos físicos, dietéticos, líquidos, ambientales y emocionales •Infarto de miocardio (deterioran aún más la función cardíaca) •Embolia pulmonar (infartos pulmonares) •Anemia •Tirotoxicosis y embarazo (por elevación del gasto cardíaco) •Agravamiento de hipertensión •Miocarditis reumática, vírica y otras formas (fiebre reumática aguda, infecciones e inflamaciones de miocardio) •Endocarditis infecciosa
Tratamiento Los objetivos del tratamiento de la ICC debe adaptarse al proceso fisiopatológico fundamental de cada sujeto. (por ej.: infección, ingesta de licor, anemia, tirotoxicosis, arritmias, o hipertensión), deben ser atendidos por medio del ejercicio, alimentos Saludables, reducción de la ingesta de sal y abstinencia de licor y cigarrillo. Adicional a ello, se debe enfocar en: • prevenir y enlentecer el progreso de la IC. • aliviar los síntomas y mejorar capacidad de ejercicio, • disminuir el número de ingresos hospitalarios. • mejorar la calidad de vida y aumentar la supervivencia de pacientes diagnosticados
El tratamiento farmacológico de la insuficiencia cardiaca esta dirigido a disminuir el consumo cardiaco del oxigeno mediante los siguientes mecanismos: • Disminuyendo la frecuencia cardiaca. • Disminuyendo la presión telesistolica y telediastolica del ventrículo. • Mejorando el flujo sanguíneo coronario. • Evitando la trombosis coronaria. • Familias de fármacos utilizados en IC • Diuréticos • Vasodilatadores • Glucósidos cardiacos • Anticoagulantes • Antiplaquetarios • Antiarritmicos
Clasificacionde los DiuréticosSe denomina diurético a toda sustancia que al ser ingerida provoca una eliminación de agua y sodio en el organismo, a través de la orina.No se deben utilizar si no hay retención de liquido
Diuréticos de ASA • Son potentes al inhibidor de manera reversible la resolución de Na , CL y K en la rama ascendente de el asa de Henle Efecto colateral Colapso cardiaco uremia pre renal Alcalosis metabólica hipopotasemia Debilidad muscular nausea mareo
Furosemida y Bumetanida • Accion: breve, duracion 24 horas • Efectos adversos: • Hipercalciuria • Hipopotasemia • Hiperurisemia • Intolerancia a la glucosa • Dosis de Furosemida: • Como diurético, 20mg a 80mg en una sola toma o aumentar la dosificación 20mg a 40mg con intervalos de 6 a 8 horas Comprimidos : 40 mg ; ampollas: 20 mg iv o im • Dosis de Bumetanida: • una sola toma diaria, 0,5mg a 2mg/día
Diuréticos Tiazidicos Pacientes con IC. Moderada, o IC. crónica de grado ligero o moderada.disminuye la resorción de Na y Cl por inhibición de contransportador de NaCl en las célula epiteliales de los túbulos contorneados distales, el agua se elimina con la sal que no se absorbe o reabsorbe
Dosis : • hidroclorotiazida 25 mg o 50 mg diarios • clorotiazida 500 mg c/6 hr Efectos colaterales • Hipopotasemia , • Hiperuremia (reducción de acido úrico) • Hiperglucemico • Erupciones cutáneas • trombocitopenia • granulocitopenia, impotencia sexual, aumento de LDL. • Si aparece hipopotasemia administrarlo días alternos combinado con espironolactona o triantereno • Calambres musculares
Recomendaciones: • Combinar con un diurético ahorrador de potasio ´para prevenir el efecto caliuretico. • Administrar dosis baja en el tx. Combinado. • Evitar una hipopotasemia cuando se administran diuréticos ahorradores de potasio mas suplementos de potasio. • Dieta hiposodica 2g al día
Diuréticos ahorradores de Potasio: Antagonistas de la aldosterona por inhibición competitiva en túbulos colectores que bloquean el intercambio entre Na,K,H
Espironolactona • Se elimina sodio y se retiene potasio ., es indicado para la ICC acompañado de aldosteronismo secundario • Dosis : 25 a 100 mg 3 veces al dia o 100 mg diarios via oral Tabletas : 25 y 100 mg • Efectos Adversos • nauseas, malestar estomacal, confusion mental, adormecimiento, ginecomastia erupciones eritematosas
Amiloriday triamtereno: (ahorradores de potasio) actúan en los túbulos colectores inhibiendo los canales de conductancia de sodio en la membrana apical de las células epiteliales. • Efectos Adversos: nauseas ,vomito, diarrea, cefalea, granulocitopenia, eosinofilia y erupciones cutaneas. • Dosis : triamtereno 100 mg una o dos veces al día amilora: 5 mg al diav.o
Vasodilatadores La combinación de hydralazina es el único régimen vasodilatador, además de los IECA y los antagonistas de receptores de la angiotensina II, con beneficios de supervivencia demostradas. Esta combinación aparenta ser de beneficio peculiar para pacientes con IC y de herencia afro-americana, quienes no responden con eficacia a los IECAs. Principio: Cambios Hemodinamicos • Los vasodilatadores dilatan o relajan los vasos sanguíneos y, en consecuencia, disminuyen la resistencia. Producen reducción de la post carga y precarga
Vasodilatadores por familias: 1. Nitratos Orgánicos • Nitroglicerina • Dinitrato de isosorbide 2. Donantes de oxido nítrico: • Nitroprusiato 3. Inhibidores de la enzima convertidora de angiotensina • Captopril • Enalapril • Lisinopril 4. Bloqueadores de receptores de la angiotensina • Losartan • Candesartan
5 . Inhibidores de fosfodiesterasa (Inotropicos positivo) • Milrinona • Inamrinona 6. Accion Directa (Vasodilatadores) Mecanismo desconocidos • Hidralazina • Minoxidil 7. Antagonistas de receptores de alfa-1 adrenergicos con selectividad de subtipo • Doxazosina • Prazosina 8. Antagonistas de receptores alfa-adrenergicos sin selectividad de subtipo • Fentolamina
9. Antagonistas de receptores beta/alfa-1 adrenergicos vasodilatadores: • Carvedilol • Labetalol • Metoprolol 10. Bloqueadores de canales de calcio • Amlodipina • Nifedipina • Felodipina 11. Agonistas de receptores beta-adrenergicos inotrópicos+ • Isoproterenol • Dobutamina • Dopamina
Reducción de la Post carga • Por medio de la vasodilatación arterial sistémica, la cual reduce la vasoconstricción periférica y la resistencia vascular, el cual disminución la impedancia aortica al disminuir las fuerzas que se oponen al vaciamiento ventricular durante la sístole • También se reduce la tensión de la pared ventricular
Reducción de la Precarga • Ocurre al reducir las presiones de llenado ventricular al disminuir el volumen intravascular (Diuréticos), o al aumentar la capacitancia venosa (Vasodilatadores), • Aminoran la congestión venosa pulmonar y mejoran el metabolismo miocárdico
Al administrar un vasodilatador arterial se baja la resistencia vascular sistémica • Disminuye la resistencia al flujo de salida ventricular lo que a su vez puede incrementar el volumen sistólico en personas con disfunción intensa del miocardio • Los Vasodilatadores son indicados • Insuficiencia cardiaca congestiva con infarto del miocardio • Insuficiencia valvular • Elevación de la Presión Arterial • .
Contraindicación : • Pacientes con hipotensión arterial Los vasodilatadores disminuyen la presión arterial, por lo que puede notar mareo al sentarse o ponerse de pie con rapidez.
Imitan la actividad del oxido nítrico • Nitroprusiato Sódico • potente vasodilatador, que reduce la presión de llenado ventricular y la resistencia sistémica y arterial • Se aplica de forma parenteral tiene una actividad rapida de 2-5 minutos • Se convierte de forma espontanea en NO
Indicación y Efectos Adversos: • En insuficiencia cardiaca crónica con regurgitación mitral además del cortocircuito de izquierda a derecha por un defecto del tabique interventricular Efectos Adversos • Hipotensión • mareo al sentarse o ponerse de pie con rapidez. • cefalea, sofocos, palpitaciones y congestión nasal. • Envenenamiento en dosis altas
Nitratos Orgánicos • Nitroglicerina • Dinitrato de isosorbide • Incrementan el flujo coronario en paciente con isquemia del miocardio. • Disminuye la precarga al disminuir la presiones de llenado ventricular. • su mayor acción en venas • ADMINISTRACION • Intravenosa • Oral (sublingual). • Parches transdérmicos • aerosoles
Acción Directa • Hidralazina(Hydrapres®) • Minoxidilo(Loniten®) • Dinitrato de isosorbide (IsoLacer®) • Nesiritide • Reduce la poscarga principalmente al disminuir la resistencia sistémica y pulmonar.
Hidralazina • Es un antihipertensor eficaz • presenta efectos mínimos sobre la capacitancia venosa por lo que se debe combinar con un fármaco venodilatante cuando el problema fundamental es la congestión pulmonar. • Es eficaz para reducir la resistencia vascular- renal y aumentar el flujo sanguíneo renal, es útil en ICC con disfunción renal. • Relajante directo del musculo liso vascular • Administración intravenosa y por vía oral, Dosis: oral( 10-25 mg/3 veces al día), niños 0.75-1 mg/kg/día en 2-4 dosis divididas.
Bloqueadores de canales de calcio Dihidropiridinas: • Nifedipina • Verapamilo • Diltiazem • Eficaces para tratar la hipertensión • Uso desalentador ya que empeoran la disfunción ventricular sistólica Para Insuficiencia Cardiaca debida a una taquiarritmias supra ventriculares
Inhibidores de la enzima convertidora (ACE): • Interviene decisivamente en los mecanismos fisiopatológicos en la I.C ( ocasiona remodelamiento anormal del miocardio). • Suprimen la producción de angiotensina II y de aldosterona disminuyendo la actividad de SNS y potencia los efectos de los diuréticos • Incremento de Bradicidina: aumentado la síntesis de Oxido Nítrico, como consecuencia de Inhibición de ACE la cual tiene efecto similar a la cininasa II ( esta degrada Bradicidina) • El aumneto de la Bradicidina causa vasodilatación tanto Arterial como la Venosa
Disminuye poscarga en ventrículo izquierdo aumenta el gasto cardiaco y aumenta el volumen sistólico • Disminuye la precarga el ventrículo izquierdo disminuye las presiones de llenado y sus volúmenes telediastólico: normalizándolo.
Fármacos I.E.C.A. más empleados en el tratamiento de la insuficiencia cardíaca crónica Dosis mayores pueden disminuir la Presión Arterial en forma repentina. Sus efectos indeseables son: tos, edema angioneuroticoe hipotensión
Antagonistas del receptor de angiotensina II. • Antagonistas del receptor tipo I de angiotensina (AT1). • Los bloqueadores de los receptores de angiotensina (ARB): Plantean efectos aditivos (sumatorios) al usarlos con inhibidores de A.C.E • No están aprobados para utilizarse en Insuficiencia Cardiaca solamente para tratar Hipertensión.
Inhibidores de Fosfodiesterasa: • Vasodilatadores y estimulan directamente el miocardio para producir contractilidad (efecto Inotrópico aumentado). • Inhibición de la degradación de AMPc • Mirinona • inamrinona Producen arritmias
Antagonistas de receptores β adrenérgicos • El beneficio del uso de betabloqueantes en la insuficiencia cardíaca deriva del antagonismo sobre el efecto de las catecolaminas, que se encuentran elevadas en el plasma en caso de insuficiencia cardíaca, que resumidos son: • Vasoconstricción coronaria. • Aumento de la actividad del sistema renina-angiotensina-aldosterona. • Estímulo del crecimiento y apoptosis de las células miocárdicas. • Aumento del riesgo de muerte arrítmica mediante modificación de las propiedades electrofisiológicas del miocardio y producción de hipopotasemia.
Metoprolol • Carvedilol • Labetalol • Bisoprolol • Deben usarse en dosis pequeñas (decima parte) • Pueden empeorar la función en pacientes con Insuficiencias cardiacas • Diversos estudios han mostrado que el empleo de metoprolol y bisoprolol puede tener un efecto favorable en el curso y pronóstico de al menos algunos casos de insuficiencia cardíaca (leve y moderada) • El carvedilol está indicado para retardar la progresión clínica de la insuficiencia cardíaca.
Agonistas de receptores β adrenérgicos • En el caso de la dopamina con dosis pequeñas origina vasodilatación por estimulación de receptores dopaminérgicos en vasos sanguíneos • Estimula de forma directa los receptores β- adrenérgicos en el corazón (agonista).
Dobutamina • El efecto farmacológico neto es incrementar el volumen sistólico, por medio de su acción inotrópica positiva. • Predomina en efectos agonistas β1-adrenérgicos en el miocardio.
Glucósidos Cardiacos • compuestos que derivan de la digital, sustancia obtenida de la planta digitalis purpurea usada ampliamente en medicina en el tratamiento de la IC. • incrementan la fuerza y la velocidad de contractilidad del miocardio, elevan el periodo refractario del nodo auriculo ventricular y aumentan la resistencia periférica
Digoxina • Efectos: • Intensifica la contractilidad del miocardio. • Tiene efecto inotrópico positivo en el miocardio, modulación de la actividad del SNS. • Al aumentar la función contráctil del corazón, mejora el vaciado ventricular, aumenta la fracción de expulsión. • Aumenta el gasto cardiaco, favorece la diuresis y disminuye la presión intraventricular y el volumen telediastolico elevado.
Mecanismo de acción • Inhibición de Na ,K , ATPasa. • Aumenta el calcio intracelular efecto inotrópico por mayor concentración de sodio intracelular. • Concentraciones plasmáticas terapéuticas: 1-2mg/ml • Cifras mayores producen bradicardias o paro sinusal y bloqueo cardiaco. • Dosis muy altas provocan: arritmias o fibrilaciones ventriculares debido al aumento de la actividad del SNS • Efectos toxicos: delirio, fatiga, malestar general0,confusion, anorexia, nausea, vomitos, dolor abdominal, vision borrosa o imágenes amarrillentas.
10% de la poblacion tiene la bacteria ( Eubacterialentum) el cual convierte la digoxina en metabolitos inactivos, lo que explica la resistencia a dosis estandar de la digoxina por via oral. • via de administración: vía oral. Tab 0.25 mg , Iv: ampolla 0.5 mg. • Biodisponibilidad oral 70 a 80 % • Regulación de la retencion excesiva de liquidos: • Dieta hiposodica 2 a 3 g/dia • Diureticos
Antiplaquetarios • Inhibidores potentes de la funcionplaquetaria • Acido acetilsalicilico: • inhibe la activiadad de la COX por acetilacion TXA2 • Metabolismo hepatico • Distribucion todos los tejidos corporales y liq. Intracel. • Eliminacion renal • Dosis: 75mg-100mg/dia
Antiarritmicos: • Vuelven lentas las arritmias al alterar la descarga del marcapaso • Bloquean los canales de sodio o calcio lo que origina un umbral alterado. • Ejemplo Amiodarona • Incrementa la refractariedad indicado para la taquicardia y fibrilacion ventricular recurrente
Anticoagulante: • Grupo de sustancias de distintas naturalezas químicas relacionados por su efecto biologico. • Son importantes en la patogenesis de la trombosis arterial. • Son potencialmente efectivos en la prevencion y tratamiento de la arterioesclerosis. • Warfarinas • Dosis: • Adultos 5-10 mg/dia • Vida media de: 36 horas